Kaliumvalmisteiden infuusio voidaan suorittaa osana. Infuusioväliaine
Hyvät kollegat, haluaisin tässä artikkelissa heijastaa infuusiohoidon (IT) suorittamisen perusperiaatteita esikapitalisointivaiheessa nukutuslääkärin ja elvytyslaitteen näkökulmasta.
Tarkastelemme tiivistettynä infuusiohoidon fysiologista perustaa, yleistä infuusioväliainetta SMP: n käytännössä, indikaatioita IT: lle ja IT: tä joissain erityistapauksissa. Pahoittelen joidenkin järjestelmien ja kaavojen mahdollista runsautta (yritin vähentää niitä niin paljon kuin mahdollista), mutta syvässä vakaumuksessani tietotekniikan perusteiden ymmärtäminen takaa sen oikean toteutuksen.
Joten, infuusiohoito on parenteraalinen nesteterapia, jonka päätarkoitus on palauttaa ja ylläpitää nesteen määrä ja laadullinen koostumus kaikissa kehon vesitiloissa.
Hieman fysiologiaa ja fysiikkaa
Aloitetaan veden aineenvaihdunnan fysiologiasta. On selvästi ymmärrettävä, että kaikki ihmiskehon vesi on keskittynyt useille sektoreille, joiden välistä vaihtoa säätelevät osmoosin lait. Alla on yksinkertaistettu kaavio.
Ihmisissä veden kokonaismäärä pienenee iän myötä (vastasyntyneessä se on 80% MT: stä). Solunsisäinen neste on protoplasman pääosa. Solunulkoiseen nesteeseen sisältyy suonensisäinen sektori (joka on meille IT: n kannalta tärkein) ja interstitiaalinen sektori. Solunvälinen sektori on myös eristetty (neste maha-suolikanavan sisällä, nivelontelot, keuhkoputki jne.), Mutta en tarkoituksella sisällyttänyt sitä järjestelmään jälkimmäisen yksinkertaistamiseksi. Aikuisen päivittäinen veden tarve on keskimäärin 2–3 litraa (jos kehon kulutus ei ole lisääntynyt - esimerkiksi fyysinen työ). Neste erittyy normaalisti munuaisten kautta (3/5 vedestä poistetusta määrästä), ruuansulatuskanavan (1/5) ja ihon (myös 1/5) kautta. Munuaisten erittämä virtsan määrä riippuu ensinnäkin solunulkoisen nesteen määrästä, minkä vuoksi elvyttämisen diureesia pidetään perinteisesti perifeerisen perfuusion merkkinä.
Meille sellainen käsite kuin verenkierron tilavuus (bcc)mikä on:
miehillä - 70 ml / kg;
naisilla - 60 ml / kg.
Veri virtaa verisuonten läpi (yleensä haarautumispaikkojen ulkopuolella) laminaarivirtauksena, mikä tarkoittaa, että siihen sovelletaan kaikkia sen lakeja. Erityisesti Poiseuille-laki, erittäin tärkeä meille:
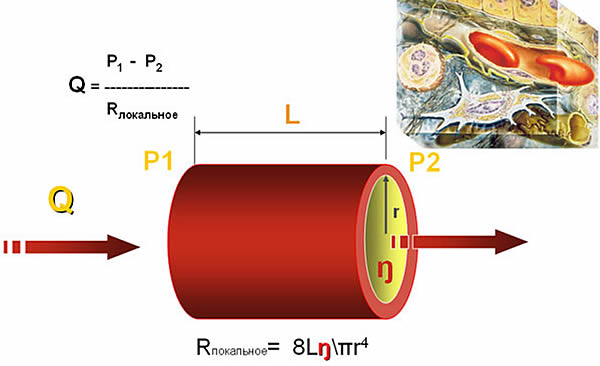
Q - virtaus
Kaavasta seuraa, että virtauksen pääarvo on nesteen viskositeetti, putken poikkileikkauksen säde ja sen pituus. Huomaa, että paine on vain yksi virtauskaavan muuttujista. Tämä viittaa siihen, että pelkästään paineen (BP, CVP, DZLK ...) käyttö perfuusiota kuvaavana indikaattorina on täysin väärää.
Meille on erittäin tärkeää myös virtauksen riippuvuus putken halkaisijasta ja pituudesta. Huomaa, että pienentämällä putken halkaisijaa kahdesti, sen läpi kulkeva virtaus laskee 16 kertaa! Putken pituuden lisäys vaikuttaa myös negatiivisesti sen läpi kulkevaan virtausnopeuteen.
Viskositeetti vaikuttaa myös merkittävästi virtausnopeuksiin. Veren tärkein indikaattori, joka yksinkertaistaa sen viskositeettia, on hematokriitti. Tässä suhteessa on muistettava, että optimaalinen hematokriittiarvo tässä suhteessa on 0,30. Myös liuosten viskositeetti on otettava huomioon valittaessa kide- ja kolloideista - jälkimmäisillä on korkeampi viskositeetti, ja siksi hehkuvat hitaammin, kun kaikki muut asiat ovat samat.
Varusteet ja verisuonien pääsy
Tähän päivään mennessä päämenetelmät infuusioväliaineiden kuljettamiseksi verisuonikkuntaan ovat suonensisäiset ja intraososeosiset. Liuoksien verensiirto valtimoon, puhumattakaan niiden ihonalaisesta antamisesta, on vain historiallista mielenkiintoa. Useat valmistajat tuottavat erilaisia \u200b\u200binfuusiojärjestelmiä, perifeerisiä ja keskuslaskimokatereita, neuloja intraoseosisten infuusioiden valmistukseen. Mieti heidän valitsemansa tärkeimmät käytännön näkökohdat.
IV Infuusiojärjestelmät . On vain yksi sääntö - mitä pidempi järjestelmä, sitä alhaisempi virtaus sen läpi on. On mahdollista nostaa säiliötä liuoksella rungon tason yläpuolelle, nostamalla siten painetta ja vastaavasti virtausta, mutta tämän liikkeen mahdollisuus NSR-koneessa on rajoitettu, tämä tulisi ymmärtää.
Säiliöt infuusioympäristöihin. Palaamme tässä yhdelle kipeälle aiheelle kotitalousterveydenhoitoon - jatkamme ratkaisujen käyttöä kaikkialla lasisäiliöissä, mikä ei ainoastaan \u200b\u200blisää astian painoa ja lisää vaurioiden riskiä, \u200b\u200bmutta lisää myös erilaisten reaktioiden todennäköisyyttä, jotka liittyvät potilaan verenkiertoon pääsyyn . lipidi A, jolla liuokset ovat usein saastuneet valmistuksen aikana. Muovipussien ratkaisut ovat kevyitä, liikkuvia ja erittäin käteviä käyttää SMP: n käytännössä. Massiivisella IT: llä on mahdollista siirtää tällaisista pussista asettamalla ne potilaan kehon alle (tietysti samalla, kun täyttöjärjestelmän tiputin täytetään kokonaan ilmanembolian välttämiseksi).
katetrit . Oheiskatreetteja on saatavana erikokoisina. Suunniteltu infuusionopeus ja -tilavuus on ymmärrettävä selvästi ja katetrin halkaisija on valittava tämän mukaisesti. Muista, että infuusionopeus määräytyy järjestelmän kapeimman osan halkaisijan avulla liuosten iv antamiseksi; yleensä tämä osa on katetri. Laskimon halkaisija ja sen anatomiset yhteydet (perifeeriset tai keskiosat) eivät ole merkityksellisiä infuusionopeudessa, jos laskimon läpinäkyvyys on normaali. Lisäksi infuusionopeus (samalla katetrin halkaisijalla) on pienempi keskuslaskimokatetrin kautta, koska se on pidempi kuin perifeerinen. Kaikki yllä esitetyt viittaavat siihen, että keskuslaskimen katetrointi "infuusionopeuden lisäämiseksi", jos on mahdollista asentaa halkaisijaltaan oleva perifeerinen katetri, näyttää täysin perusteettomalta tunkeutuvalta manipulaatiolta, joka voi johtaa joukkoon hengenvaarallisia komplikaatioita DHE: n olosuhteissa.
Perifeerisen katetrin värikoodaus heijastaa sen halkaisijaa:
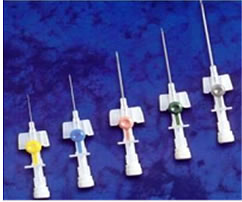
Virtausnopeus erilaisten halkaisijoiden katetrien läpi, ml / min:
Keskuslaskimokatetroilla on yleensä samanlainen rakenne; niiden halkaisija-alue on huomattavasti pienempi. Niitä voidaan tuottaa sekä yksinään että osana erilaisia \u200b\u200bsarjoja keskuslaskimoiden katetroimiseksi. Viimeinen vaihtoehto on kätevin.
Sisäpuolen infuusioneulat . Sisäpuolinen pääsy on viime aikoina tullut yhä suositummaksi, ja siitä on tullut valintamenetelmä potilaille, joilla on DHE, kun ääreissuonet eivät ole käytettävissä. Aiheesta keskusteltiin myös verkkosivuillamme. Huolimatta siitä, että laskimoon pääsy voidaan suorittaa mandriinilla varustetulla tavallisella neulalla (esimerkiksi paksu selkäranka), on silti mukavampaa käyttää erityisiä laitteita tähän tarkoitukseen.

Laskimonsisäinen infuusionopeus riippuu myös käytetyn neulan halkaisijasta.
Verisuoniston pääsyn valintaan DHE: n olosuhteissa tulisi suhtautua erittäin huolellisesti. Normaalin perifeerisen laskimoverkon läsnä ollessa tulisi rajoittaa perifeeristen katetrien (yhden tai useamman) asentamiseen. Kehittyneen ihonalaisen laskimoverkon puuttuminen, kun pääsy ääreislaskimoihin on joko kokonaan puuttuva tai riittämätön tarvittavan läpimitan katetrien asentamiseksi, absoluuttisilla indikaattoreilla IT: lle, vaatii intraosseosin tai keskus laskimoon pääsy. Koska komplikaatioita on kuitenkin paljon, keskeisten suonien katetrointia prehospital-vaiheessa tulisi kuitenkin välttää kaikin mahdollisin tavoin. Älä unohda ulkoista kaulalaskimoa!
Infuusioväliaine
IT-lääkkeitä käytetään infuusioväliaineina. Emme välitä kaikkien infuusioväliaineiden perinteisestä erottamisesta kristalloideiksi ja kolloideiksi, harkitsemme infuusioväliaineita tämän periaatteen mukaisesti, mutta erotamme myös ryhmän verikorvikkeita, joilla on tietty vaikutus. Koska ymmärretään, että autogeenisiä kolloideja ei käytetä SMP: n käytännössä, tarkastelemme vain synteettisiä huumeita. Keskustellessamme tietyistä lääkkeistä keskustelemme sellaisesta asiasta kuin volemiksesta vaikutuksesta - lääkkeen kyvystä houkutella vettä verisuonipetiin interstitiumista korkeamman osmolaarisuudensa vuoksi, mikä lisää verisuonten sisäistä tilavuutta.
Kristalloidi. Tämä infuusioväliaineiden ryhmä sisältää elektrolyyttien ja sokerien liuoksia. Turvallisimmat lääkkeet verensiirron mahdollisten reaktioiden ja pitkäaikaisten seurausten kehityksen kannalta. Heidän osmolaarisuus ja koostumus ovat lähellä näitä plasma- ja solunulkoisia nesteindeksejä, siksi kristalloidiliuoksista puuttuu voleminen vaikutus. Jonkin aikaa sen jälkeen, kun se on viety vaskulaariseen sänkyyn, kristalloidit jakautuvat tasaisesti suoliston ja suonensisäisten sektoreiden kesken, kun taas noin neljännes injektoidusta tilavuudesta jää suonensisäiseen sektoriin (katso yllä oleva kaavio). Tämä on otettava huomioon laskettaessa infuusion määrää ja nopeutta. Tätä sääntöä ei sovelleta glukoosiliuoksiin, mutta harkitsemme tätä asiaa myöhemmin.
Harkitse joitain yksittäisiä lääkkeitä.
isotoninen
(0,85 - 0,9%) natriumkloridiliuos (fysiologinen liuos) oli ensimmäinen ratkaisu, jota käytettiin verenhukan ja kuivumisen hoitoon.
1 litra liuosta sisältää: Na + - 154 mmol, C1 - 154 mmol. Kokonaisosmolaarisuus on 308 mosm / l, mikä on hiukan korkeampi kuin plasman osmolaarisuus. pH 5,5-7,0. Sitä käytetään pääasiassa monimuotoisimman sukupolven hypovoleemisiin olosuhteisiin, natriumin ja kloorin luovuttajina solunulkoisen nestehäviön tapauksessa. Se on lähtökohta suurimmalle osalle IT: tä vaativista olosuhteista. Liuos on hyvin yhdistetty kaikkiin verikorvikkeisiin. Isotonista liuosta on mahdotonta käyttää sairaalassa yleisenä ratkaisuna, koska siinä on vähän vapaata vettä, ei ole kaliumia; liuoksella on happoreaktio ja se parantaa hypokalemiaa, mutta tämä sääntö voidaan jättää huomiotta esikapitalisointivaiheessa. Vasta-aiheinen hypernatremian ja hyperkloreremian epäillyissä tapauksissa.
Ringerin ratkaisu
- isotoninen elektrolyyttiliuos, josta 1 litra sisältää: Na + - 140 mmol, K + - 4 mmol, Ca2 + - 6 mmol, Cl-150 mmol. Osmolaarisuus 300 mosm / l. Tätä liuosta on käytetty verikorvikkeena viime vuosisadan lopusta lähtien. Ringerin ratkaisua ja sen muunnoksia käytetään nykyään laajalti. Tämä on fysiologinen korvaava liuos, jolla on lievät happamat ominaisuudet.
Käytetään eri synnyssä olevissa hypovolemioissa solunulkoisen nesteen, mukaan lukien veren, menetyksen korvaamiseksi. Vasta-aiheinen massiivisten palovammojen (kalium!), Hyperkloremian ja hypernatremian epäilyissä.
Polyioniset liuokset (ionosteryyli, plasmaliitti jne.).) elektrolyyttikoostumus on lähellä veriplasman koostumusta. Optimaalinen solunulkoisen nestevajeen korvaamiseen (sokki, hypovolemia).
Korjaavat liuokset (disoli, klorosoli, asesoli, sooda jne.) siksi niitä ei pidä käyttää esikapitalisointivaiheessa vasta plasman ionisen koostumuksen ja happo-emäs-tilan analysoinnin jälkeen.
Glukoosiliuokset aikaisemmin käytetty bcc: n täydentämiseen eri alkuperän hypovolemiassa. Niiden käyttö tähän tarkoitukseen viime vuosina on kuitenkin kokonaan hylätty, koska glukoosi muuttuu pian kaikkien aineenvaihdunnan sykliensä läpi vapaaseen veteen, joka menee solunsisäiseen sektoriin. Tällä hetkellä ainoa käyttöaihe glukoosiliuosten määräämiselle DHE: lle on todistettu hypoglykemia.
Kolloideja. Tarkastellaan vain synteettisiä kolloideja ilmeisistä syistä. Kolloidiliuokset sisältävät suurimolekyylipainoisia aineita, joilla on korkea onkoottinen paine, minkä ansiosta ne voivat houkutella nestettä interstitiumista vaskulaariseen kerrokseen (voleeminen vaikutus). Mielestäni tämän ryhmän lääkkeiden käyttö on kaikkein perusteltua 2. ja 3. vaiheen hypovoleemisessa (traumaattisessa, verenvuotoisessa) sokissa, jolloin vaadittua tilavuutta ei voida palauttaa pelkästään kristalloidilla, koska niiden määrä on riittämätön (toisin kuin sairaalassa, jossa potilas voidaan helposti siirtää vereen) tunnin sisällä 3-4 litraa kristalloidia, kaikki SMP-joukkueet eivät voi ylpeillä sellaisen liuoskannan olemassaolosta). Päinvastoin, pelkästään kolloidien käyttö sokin ensimmäisessä vaiheessa (kun interstitiaalisen tilan dehydraatiota havaitaan patofysiologisesti) on epäkäytännöllistä, koska ne lisäävät nesteen siirtymistä interstitiumista vaskulaariseen kerrokseen. Tämän vaiheen hoidossa interstitiaalinen tilavuus kompensoidaan, joten kristalloidien käyttö on kaikkein perusteltua.
Harkitse ryhmää kolloidivalmisteita.
Dekstraanit.
Ensimmäisiä kolloideja, niiden analogeja alettiin käyttää ensimmäisen maailmansodan aikana. Ne ovat aineita, jotka koostuvat glukoosipolymeereistä, joiden keskimääräinen molekyylipaino on 40 000 (reopoliglyukiini) ja 70 000 (polyglyukiini) D. Polyglukiinin voleeminen vaikutus kestää 5-7 tuntia, reopoliglyukiini - 1-2 tuntia. Pienimolekyylipainoisilla Destranilla (reopoliglyukiini) on selvä hajoamisvaikutus. Kaikki dekstraanit ovat hyvin yleisiä IVY-maissa niiden alhaisten kustannusten vuoksi, ja niitä käytetään edelleen laajasti inertissä. Niillä on useita haittoja, joihin ensinnäkin sisältyy negatiivinen vaikutus veren hyytymisjärjestelmään (provosoida ja tehostaa fibrinolyysiä, inaktivoida kuudes tekijä). Älä myöskään unohda näiden lääkkeiden kielteisiä vaikutuksia munuaisten parenhymaan (“dekstraanipoltto”). Kehon dekstraanit metaboloituvat erittäin hitaasti, ja ne kertyvät retikulo-histiosyyttiseen järjestelmään. Allergiset reaktiot (mukaan lukien tappavat) ovat melko yleisiä dekstraanien verensiirron aikana, ja tutkijat arvioivat kuolettavan allergisen reaktion dekstraaneihin ja akuutin pistoksen aiheuttaman kuoleman riskin.
merkinnöistä:intravaskulaarinen tilavuusvaje (akuutti hypovolemia). Reopoliglyukiinia käytetään myös eri alkuperän mikroverenkiertohäiriöihin.
Dekstraanivalmisteiden suurin päivittäinen annos on 1000 ml.
valmisteet:polyglusiini, reopoliglukiini, makrodeks, reomakrodeksi jne.
Gelatiini ja sen analogit.
Löytyi ja käytetään laajasti. Sisältää peptidejä, joilla on erilaiset molekyylipainot. Voleeminen vaikutus on alhaisempi kuin dekstraaneilla ja kestää vain muutaman tunnin. Aikaisemmin uskottiin, että liivatevalmisteet eivät vaikuttaneet hyytymisjärjestelmään, mutta osoittautui, että tämä oli kaukana tapauksesta. Gelatiini pidentää verenvuotoaikaa, huonontaa hyytymän muodostumista ja verihiutaleiden aggregaatiota. Mielenkiintoinen tilanne on syntynyt myös tarttuvan spongioformisen enkefalopatian (lehmien raivotaudin) aiheuttajan leviämisen uhan yhteydessä gelatiinivalmisteiden avulla, jota tavalliset sterilointijärjestelmät eivät tuhoa.
Dekstraani- ja gelatiinivalmisteiden yhdistelmäkäyttö johtaa verenvuotojen kehittymiseen, koska niiden kielteiset vaikutukset hyytymisjärjestelmään ovat vahvistuneet vastavuoroisesti.
merkinnöistä: akuutti hypovolemia.
Gelatiinivalmisteita ei toivota käytettäväksi raskauden loppupuolella - niiden käytön yhteydessä havaitaan endoteelileesioita, sen läpäisevyyden lisääntymistä, histamiinin vapautumisen lisääntymistä kaikista seuraavista seurauksista.
valmisteet:gelatiini, hemogeeli, MPF.
Hydroksietyylitärkkelyksen (HES) valmisteet.
Suhteellisen uusi ryhmä kolloidisia verikorvikkeita, jotka on johdettu amylopektiinitärkkelyksestä (luonnollinen polysakkaridi). HES-molekyyli koostuu polymeroiduista glukoositähteistä. HES-valmisteilla on selvä voleeminen vaikutus, jonka kesto riippuu lääkkeen moolimassasta ja substituutioasteesta. HES: t eivät ole myrkyllisiä, niillä ei ole selvää negatiivista vaikutusta veren hyytymiseen (vaikka niiden annosta tulisi pienentää hypokoagulaation aikana) ja ne aiheuttavat harvoin vakavia allergisia reaktioita.
merkinnöistä:akuutti hypovolemia.
HES-valmisteet sisältävät: Reftan, Stabizol, HAES-Steril, Vololek jne.
Veren korvikkeet, joilla on tietty vaikutus. Täällä kosketan yksittäisiä lääkkeitä, jotka jotenkin löysivät sovelluksensa DHE: ssä.
Osmodiuretiki.
Tärkein indikaattori DHE: n nimittämiselle on aivoödeema. Mannitolia käytetään yleensä - mannitolin heksatomisen alkoholin hyperosmolaarinen liuos, joka stimuloi diureesia. Kehossa se ei metaboloidu eikä eritty munuaisten kautta.
aiheinendekompensoitunut munuaisten vajaatoiminta, akuutti sydämen vajaatoiminta, sokki.
Yksi annos 20-prosenttista liuosta on 200 - 400 ml. Annetaan 30-60 minuutin ajan.
Kolloidit, joilla on vieroitusvaikutus. Vanhentunut lääkeryhmä, joka perustuu polyvinyylipyrrolidoniin ja polyvinyylialkoholiin. Tyypilliset edustajat: hemodesis, neohemodesis, polydesis. Ne antavat paljon sivuvaikutuksia, alkaen vakavista pyrogeenisistä reaktioista ja päättyen parenkyymisten elinten tappioon. Tällä hetkellä niiden käyttöä ei suositella.
Algoritmi infuusiohoidon käytännön toteuttamiseksi DHE: llä
- Määritä infuusion indikaatiot. Infuusiohoito DHE: tä, kuten mitä tahansa muuta terapeuttista ainetta, tulisi käyttää vain tiukkoihin käyttöaiheisiin. Isoäitijen tiputtaminen mildronaatilla heidän pyynnöstään ei kuulu NSR: n tehtäviin.
- Määritä IT: n sijainti (paikan päällä, kuljetuksen aikana).
- Määritä infuusiohoidon määrä ja sen laadullinen koostumus käytettävissä olevien lääkkeiden ja niiden määrän mukaisesti.
- Määritä tarvittava infuusionopeus. Yksi millilitra kristalloidiliuosta sisältää keskimäärin 20 tippaa.
- Ratkaise tietyn äänenvoimakkuuden ja nopeuden mukaisesti verisuonien pääsyongelma (reuna-, keskus-, yksi tai useampi). Älä koskaan rajoitu yhteen katetriin (edes suureen halkaisijaan) iskun sattuessa - on vaara, että laskimo menettää kuljetuksen aikana.
- Suorita verisuonien pääsy (yksi tai useampi), kiinnitä erityistä huomiota katetrin kiinnitykseen.
- Aloita infuusiohoito.
- Esitä infuusion aikana selvästi:
- infuusionopeus;
- tilavuus siirretty;
- potilaan tilan dynamiikka,
korjaus kaikkien näiden terapeuttisten toimenpiteiden mukaisesti.
9. Kun potilas on toimitettu sairaalassa, anna potilaalle ottava lääkäri tiedot siitä, kuinka paljon, mitä ja millä nopeudella potilas verensiirtoon tehtiin. Heijasta kaikki nämä tiedot puhelukortilla ja kansilehdellä.
Infuusiohoidon suorittaminen valituissa kliinisissä tilanteissa
Hypovoleeminen (verenvuotoinen, traumaattinen) sokki.
Infuusiohoito on pääasiallinen hoito hypovoleemisen sokin hoidossa. Kaikilla muilla toimenpiteillä (immobilisointi, analgesia, spesifinen terapia) on toissijainen merkitys ja ne suoritetaan vain riittävän infuusion taustalla. Yleinen virhe on määrätä kipulääkkeitä shokissa ilman hemodynaamisen infuusion tukea, mikä johtaa usein katastrofaaliseen viimeksi mainitun romahtamiseen.
Infuusion määrän ja nopeuden suhteen suuntautumisesta hypovoleemisen sokin tapauksessa eniten vaikuttunut American College of Surgeons -järjestelmästä, jossa IT: n määrän laskeminen perustuu BCC: n puutteeseen. Tämän järjestelmän mukaisesti erotetaan neljä hypovolemian luokkaa:
Verenhukka alle 10% BCC: stä (alle 500 ml) ei vaadi hoitoa, se on oireeton.
Klinikalla.1. aste - klinikka voi olla poissa tai siinä on ortostaattinen takykardia. Välialueella on pulaa nesteestä.
Aste 2 - ortostaattinen hypotensio, ahdistus, lievä estäminen.
Aste 3 - valtimoiden hypotensio vaaka-asennossa, oliguria, upea.
4. aste - vaikea verenpaine, anuria, stupor ja kooma.
Muista aina myös tämä äänenvoimakkuutta verenhukka on erittäin tärkeä asia nopeus viimeinen. Salamannopea verenhukka, joka on 50% BCC: stä, voi johtaa potilaan välittömään kuolemaan "tyhjän sydämen" oireyhtymän kehittymisen vuoksi. Samanaikaisesti potilaat sietävät melko hyvin riittävän suurta ajan mittaan venynyttä verenhukkaa.
Bcc-alijäämä lasketaan alustavasti yllä olevan taulukon mukaisesti.
Tilavuuden lisääminen suoritetaan kristalloidi- ja kolloidivalmisteilla. Kun kompensoidaan bcc: n puutos kristalloidivalmisteilla, niiden tilavuuden tulisi olla 3-4 kertaa suurempi kuin arvioitu ccc-alijäämä. Kolloideja käytettäessä niiden tilavuuden tulisi olla yhtä suuri kuin kaksi kolmasosaa tai koko bcc-alijäämä. Käytännössä käytetään kolloidi- ja kristalloidivalmisteiden yhdistelmää suhteessa 1: 1, 1: 2, 1: 3.
Taulukossa on esitetty ohjeellinen korvausjärjestelmä hypovolemian luokasta ja BCC-puutteesta.
Huomautus taulukkoon. On selvää, että DHE: n asteen 3 ja 4 veritappion täydellisestä korvaamisesta ei tarvitse puhua verituotteiden puuttuessa, mutta NSR: n henkilöstön tehtävänä on kuitenkin vakauttaa potilas mahdollisimman paljon käytettävissä olevilla ratkaisuilla.
Pieni infuusiohoito
viime vuosina jakautunut juuri katastrofilääketieteen työntekijöiden keskuudessa. Ja tämä on ymmärrettävää, koska juuri korvausten määrä ja nopeus ovat aina olleet ongelmallisia asioita sairaalan esiasteen työntekijöille. Pienemäärän infuusioterapian ydin on natriumkloridin hypertonisen liuoksen käyttö, joka vedetään verenkiertoon verenkiertoon lisäämällä plasman osmolaarisuutta voimakkaasti lisäämällä siten ajan saamista. Natriumkloridin hypertonisen liuoksen käyttö hypovoleemisen sokin yhteydessä sekä kokeessa että klinikalla osoitti sen kiistattomat edut.
Samanaikaisesti käytetään heterogeenisiä kolloidisia liuoksia (10-prosenttinen dekstraani-60-70-liuos tai hydroksietyylitärkkelys), jotka lisäävät plasman onkoottista painetta ja joilla on siten hemodynaaminen vaikutus. Natriumkloridin ja kolloidien hypertonisen liuoksen samanaikainen käyttö ilmenee yhdistelmävaikutuksena, joka liittyy plasman osmolaarisuuden ja onkoottisen paineen lisääntymiseen. Kolloidien käytön tarkoituksena tässä yhdistelmässä on ylläpitää kompensoitua suonensisäistä tilavuutta pitkään.
Tärkeimmät vaikutukset, jotka havaittiin lisäämällä hypertonista natriumkloridiliuosta HS: hen:
lisää nopeasti ADi-sydämen tuottoa;
lisää kudoksen tehokasta perfuusioa;
vähentää useiden elinten viivästyneen riskiä.
Samanaikaisesti ei pidä unohtaa suolaliuosten käytön vaaroja. Niiden käyttöön mahdollisesti liittyviä vaaroja ovat hyperosmolaarisen tilan kehittyminen, negatiivinen inotrooppinen vaikutus (nopean infuusion takia), lisääntynyt verenhukka, jos pysähtymätön verenvuoto.
Tämän menetelmän pääasiallinen ero on ”pienen volyymin periaate”, ts. verenhukan nestekompensaation kokonaismäärän tulisi olla monta kertaa pienempi kuin käytettäessä isotonisia kristalloidiliuoksia.
Pieni infuusiotekniikka:
injektoidun hypertonisen natriumkloridiliuoksen kokonaistilavuuden tulisi olla 4 ml / kg ruumiinpainoa, ts. 100 - 400 ml;
liuos annetaan 50 ml: n jaksollisina jaksoina lyhyinä taukoina (10-20 minuuttia);
suolaliuoksen lisääminen yhdistetään 10-prosenttiseen dekstraani-60-70-liuokseen tai HES-valmisteisiin;
liuosten käyttöönotto lopetetaan verenpaineen normalisoitumisella, vakaalla hemodynamiikalla ja muilla oireilla sokin puuttumisesta.
Kriteerit infuusiohoidon tehokkuudelle hypovoleemisen sokin suhteen:
- Systolisen verenpaineen nousu ja vakautuminen yli 100 mm Hg. Art.
- Laskemalla syke alle 100 lyöntiä / min.
- Tajunnan palautuminen (merkki riittävän aivojen perfuusiosta).
- Paranna mikroverenkiertoa (ihon väri ja lämpötila).
Jos potilaalla, jolla on hypovoleeminen sokki, on sydänlihaksen vajaatoiminta (jonka oireita voivat olla hengenahdistus, alakeuhkojen kosteat rinteet massiivisen infuusion taustalla), tarvitaan inotrooppinen tuki (dopamiini). Haluan erityisesti korostaa, että inotrooppisten ja vasaktiivisten lääkkeiden tuominen markkinoille tapahtuu vasta, kun BCC on ainakin osittain kompensoitu.
Eri alkuperien kuivuminen. Useimmiten joudutaan käsittelemään isotonista kuivumista (veden ja suolojen menetystä yhtä suuressa määrin) suolistoinfektioiden, alistumattoman oksennuksen, ripulin ja kuumeen kanssa. Yleensä ne eivät vaadi nopeaa infusointia suurella tilavuudella. Nesteen puutteen kompensoimiseksi käytetään yleensä kristalloidiliuoksia aloitusannoksena 10 ml / kg potilaan painosta. Kolloidivalmisteita yhdessä kristalloidien kanssa käytetään vain silloin, kun dehydraatioshokista on selkeitä merkkejä (merkittävä hypotensio, takykardia, tajunnan vajaatoiminta).
Anafylaktinen sokki vaatii kristalloidivalmisteiden nopeaa infusointia yhdessä adrenaliinin käytön kanssa. Kaada yleensä suihku 2500 - 4000 ml isotoninen liuos natriumkloridi. Yhdistelmänä kapillaarivuotojen lopettamiseen, joka aiheuttaa adrenaliinia, infuusiohoito auttaa täyttämään verisuoniston ja stabiloimaan hemodynaamian.
Burns. Vakaviin palovammoihin liittyy vaikea hypovolemia, joka liittyy nesteen vuotamiseen verisuonista interstitiumiin kapillaarien läpäisevyyden yleistyneen kasvun, veden haihtumisen palamispinnalta ja nesteen uudelleen jakautumisen vaurioalueelle takia. Riittämätön tietotekniikka on yksi yleisimmistä kuolleisuuden syistä polttopotilailla. Infuusion tulisi alkaa esikaupungin vaiheessa ja jatkaa sairaalassa. Ensimmäisenä päivänä infuusiona käytetään vain kristalloidiliuoksia, koska lisääntyneen kapillaarivuodon vuoksi kolloidien käyttö johtaa niiden pääsyyn interstitiumiin ja myöhemmin merkittävän turvotuksen kehittymiseen. Varovaisuutta tulee noudattaa, kun tuodaan kaliumia sisältäviä polyionisia kristalloidiliuoksia - sen pitoisuus palamispotilaiden plasmassa kasvaa, etenkin riittävän diureesin puuttuessa, mikä voi nopeasti johtaa hyperkalemiaan. Infuusion määrän laskemiseksi palovammoja varten Parklandin kaavaa pidetään tällä hetkellä yleisesti hyväksytynä:
V-infuusio \u003d 4 x MT x% polttaa
missä MT on potilaan ruumiinpaino.
Tilavuus lasketaan ensimmäisenä päivänä, ja puolet siitä tulisi kaataa kuuden ensimmäisen tunnin aikana. Tämän mukaisesti he rakentavat infuusio-ohjelman prehospital-vaiheessa.
Laskentaesimerkki: 70 kg painava potilas, palovamman pinta-ala 25% kehon pinnasta. Laskenta: 4 x 70 x 25 \u003d 7000 ml. Puolet tästä tilavuudesta on transfusoitava 6 tunnissa - 3500 ml. Siksi potilaan on ensimmäisessä tunnissa kaadettava 600 ml pyöristettyä.
Anestesia ja muut toimenpiteet palovammapotilaalle suoritetaan vasta infuusiohoidon aloittamisen jälkeen.
Traumaattinen aivovaurio. Hypovolemian puuttuessa TBI-infuusiota rajoittaa vain potilaan päivittäinen nestevaatimus. Optimaalinen aloitusratkaisu sen toteuttamiselle on isotoninen natriumkloridiliuos. Infuusio alkaa hitaasti keskittyen hemodynaamisiin parametreihin ja potilaan neurologiseen tilaan. Nesteen pakotettu lisääminen voi johtaa aivoödeeman lisääntymiseen kaikista siitä seuraavista seurauksista; samaan aikaan epävakaa hemodynamiikka potilaalla, jolla on päävamma, ei ole yhtä vaarallinen tässä suhteessa. Systolinen verenpaine tulisi pitää lämpötilassa 120-150 mm. Art., Välttäen samalla veden ylikuormitusta ja tarvittaessa vasopressorilääkkeitä.
Potilaat, joilla on sydämen patologia yleensä hyvin huonosti sietää tilavuuskuormitusta (jos heillä ei ole aluksi hypovolemiaa). Poikkeuksena kardiologiasta, joka vaatii aktiivista infuusiohoitoa, on oikean kammion sydäninfarkti. Tällöin riittävää sydämen tuottoa voidaan ylläpitää vain infuusion avulla. Kaikissa muissa tapauksissa nesteen syöttämisen potilaalle, jolla on sydämen patologia, tulisi olla mahdollisimman rajoitettua. Kaikki infuusioita vaativat lääkkeet (nitroglyseriini, dopamiini jne.) Laimennetaan minimimäärään liuotinta. Tällaisille potilaille suoritetaan infuusiohoito erittäin huolellisesti keskittyen yleiseen tilaan, hemodynaamisiin parametreihin ja keuhkojen auskultatoriseen kuvaan.
Ketoasidoottinen ja hyperosmolaarinen kooma diabeteksen yhteydessä. Infuusiohoito tässä tilassa prehospital-vaiheessa rajoittuu isotonisen natriumkloridiliuoksen infuusioon nopeudella 15 - 20 ml / min, ja infuusiota jatketaan kuljetuksen aikana. Infuusion kokonaismäärän tulisi olla 500 - 1 000 ml aikuisilla ja 10 ml / kg lapsilla. Et voi päästä soodaan, kaliumia sisältäviin liuoksiin ja insuliiniin.
Yleiset virheet infuusiohoidon aikana
- Riittämätön infuusion määrä ja nopeus. Löydetään usein hypovoleemisen sokin hoidossa. Se johtaa infuusion tehottomuuteen, hemodynamiikan edelleen epävakauteen ja monien elinten toimintahäiriöiden pahenemiseen. Asenna aina niin monta katetria kuin tarvitaan riittävän infuusion saavuttamiseksi!
- Liian aktiivinen ja tilaa vievä infuusio. Ennen tietotekniikan aloittamista sinun tulee aina arvioida potilaan sydän- ja verisuonijärjestelmän sydänlihaksen vajaatoiminta. Liiallinen infuusio on erityisen vaarallista pienille lapsille, jota on aina parempi hieman lyhentää kuin täyttää. Tilavuuden ylikuormitus johtaa vasemman kammion vajaatoiminnan lisääntymiseen keuhkopöhön kehittymiseen asti. Et koskaan unohda elvytyslaitteiden tunnettua aforismia, jonka mukaan infuusiohoito hukkui enemmän ihmisiä kuin Kanaalin kantaalla.
Kliininen tapaus.Potilas M., 47-vuotias, oli ICU: ssa vakavan samanaikaisen vamman vuoksi. Potilaalle tehtiin mekaaninen ilmanvaihto. Päivystyslääkäri, joka kiinnitti huomiota alhaiseen CVP: hen (0 cm vesipylvästä) ja jonkin verran verenpainetautiin (verenpaine 100/60 mmHg), päätti lisätä infuusiohoidon määrää huolimatta siitä, että potilaalla oli tarpeeksi diureesia . Lääkäri infusoi 2000 ml kristalloidiliuosta 1 tunnissa, mutta saatuaan vain pienen määrän CVP: tä (2 cm vettä. Art.) Hän siirsi potilaalle seuraavan tunnin aikana vielä 2000 ml kristalloidia. Potilaan tila huononi jyrkästi, syntyi kuva akuutista vasemman kammion vajaatoiminnasta, jota seurasi keuhkopöhö. Keuhkoödeema pidätettiin, potilas poistettiin mekaanisesta hengityksestä päivää myöhemmin, taudin jatkovaihe ilman piirteitä, toipumisen kanssa.
Lääkärin virhe oli suuntaaminen yhteen indikaattoriin - CVP: hen ja muiden riittävien kudosten perfuusion oireiden jättämiseen huomioimatta, mikä johti täysin kohtuuttomaan infuusion nimeämiseen.
- Inotrooppisen tuen epääminen potilaan sydämen vajaatoiminnan oireiden kehittyessä massiivisen infuusiohoidon aikana johtaa myös akuutin vasemman kammion vajaatoiminnan kehittymiseen.
- Inotrooppien käyttö ainakin BCC: n ainakin osittaiseen täydentämiseen johtaa verenkierron keskittymisen pahenemiseen, elinten verenvirtauksen heikkenemiseen ja useiden elinten vajaatoiminnan kehittymiseen. Ensinnäkin, maksa ja munuaiset kärsivät.
- Glukoosiliuoksien nimeäminen infuusioksi johtaa solunsisäisen turvotuksen kehittymiseen ja infuusion riittämättömään hemodynaamiseen vaikutukseen, koska glukoosiliuokset poistuvat nopeasti verisuonista.
- Kolloidisten liuosten nimeäminen nestehukkaoireyhtymästä (ellei shokkia ole) johtaa interstitiaalisen sektorin dehydraation pahenemiseen entisestään.
- Joidenkin kolloidien nimeäminen BCC: n täydennykseksi hypovoleemisessa shokissa johtaa myös interstitiaalisen tilan kuivumiseen.
Lopuksi haluaisin korostaa, että infuusiohoito on tehokas ase asiantuntijan käsissä, jolla on pätevä ja oikea-aikainen käyttö, ja se määrittelee usein sairauden etenemisen lopputuloksen. Siksi sen luopuminen esikapitalisointivaiheessa silloin, kun se on tarpeen, näyttää täysin perusteettomalta ja rikolliselta. Älä koskaan yritä tiputtaa "silmällä", se on täynnä riittämätöntä ja liiallista infuusiota. Arvioi ja analysoi aina potilaan tilaa infuusiohoidon aikana.
Shvets A.A. (Count)
Infuusioväliaineet ovat lääkkeitä, joita käytetään parenteraaliseen nestehoitoon.
Kaikki infuusioväliaineet tai liuokset ominaisuuksista ja tarkoituksesta riippuen jaetaan seuraaviin ryhmiin:
1) kolloidiset infuusioliuokset - heterogeeniset ja autogeeniset (dekstraanin, gelatiinin, tärkkelyksen, verituotteiden ja veren liuokset);
2) kristalloidi-infuusioliuokset - elektrolyyttien ja sokerien liuokset;
3) vieroitusliuokset - erityinen ryhmä pienimolekyylipainoisia kolloideja, joilla on vieroitusominaisuudet;
4) ratkaisut, joilla on monitoiminen vaikutus;
5) verenkorvikkeet kaasunsiirtotoiminnolla - liuokset, jotka pystyvät suorittamaan hapen ja hiilidioksidin kuljetustoiminnon ilman punasolujen osallistumista;
6) parenteraalisen ravinnon valmisteet.
KOLLOIDIPUTKEMISRATKAISUT
HETEROGEENISET KOLOIDISET RATKAISUT
Dekstraani. Mikrobit tuottavat dekstraania sokeria sisältävässä väliaineessa ja se on vesiliukoinen korkean molekyylipainon omaava glukoosipolymeeri. Vuonna 1943, hydrolysoimalla luonnollista dekstraania, saatiin makrodeksifraktio, jonka vesiliuokset olivat ominaisuuksiltaan samanlaisia \u200b\u200bkuin veriplasma. Dekstraani levisi nopeasti ympäri maailmaa ja jo vuonna 1953 Neuvostoliitossa saatiin dekstraaniliuos, nimeltään polyglusiini.
Polyglukin. Polyglukiini - 6-prosenttinen dekstraaniliuos, jonka keskimääräinen mooli. paino 50 000 - 70 000. Se sisältää keskimääräisen moolimassan dekstraania (6 g), natriumkloridia (9 g), etyylialkoholia (0,3%), injektionesteisiin käytettävää vettä (enintään 1000 ml). Suhteellinen viskositeetti 2,8-4; KOODI - 58 mmHg, pH 4,5-6,5; osmolaarisuus - 308 mosm / l. Ulkomaisilla analogeilla - makrodeksillä, intradeksillä, infukolilla jne. On keskimäärin mol. paino 60 000 - 85 000.
Polyglusiinin korkea molekyylipaino ja korkea COD takaavat sen pidättämisen verisuonissa ja CPP: n kasvun. Polyglysiinimolekyylit pysyvät pitkään verisuonipinnassa ja niillä on selvä hemodynaaminen vaikutus. Iskuissa keskimolekyylisillä dekstraaneilla on positiivinen vaikutus verenkiertoon 5-7 tunnin ajan. Kun veren tilavuusvaje on jopa 1 litra, polyglusiiniä tai makrodeksiä voidaan käyttää ainoana keinona hypovolemian hoidossa. Polyglusiinin pienimolekyylipainoisella fraktiolla on positiivinen vaikutus veren reologisiin ominaisuuksiin ja se parantaa mikroverenkiertoa.
Heti infuusion jälkeen polyglusiini alkaa poistua verisuonista. Sen päämassa erittyy muuttumattomana virtsaan ensimmäisen päivän aikana.
Polyglukiini on tarkoitettu kaikissa akuutin hypovolemian tapauksissa. Yksi annos vähintään 400–1 000 ml. Annos ja antamisnopeus riippuvat tilanteesta. Suurin annos dekstraaneja 60-85 on 1,5 - 2 g / kg päivässä. Tämän annoksen ylittämiseen voi liittyä verenvuotoa. Huolimatta siitä, että polyglusiiniliuokset ovat myrkyttömiä ja ei-pyrogeenisiä, niiden antamiseen voi liittyä allergisia ja anafylaktisia reaktioita. Niiden estämiseksi tulisi suorittaa sama biologinen testi kuin kokoveren syöttämisessä. Samaa tarkoitusta varten monovalenttia dekstraania 1 (Fresenius) voidaan käyttää 20 ml: n annoksena 2 minuutin ajan. Tärkein ehto ehkäisyyn on kuitenkin dekstraanien luominen kapealla fokusoinnilla, jotka eivät sisällä suurimolekyylipainoisia fraktioita.
Samaan lääkeryhmään kuuluu polyfeeri (polyglusiinin läheinen analogi, joka on tarkoitettu hypovoleemisten tilojen hoitoon ja hematopoieesin stimulointiin), rondex (jolla on parantuneet toiminnalliset ominaisuudet verrattuna polyglusiiniin, sen suhteellinen viskositeetti ei ylitä 2,8; normalisoi keskushemodynamiikkaa, parantaa perifeeristä verenkiertoa ja estää verihiutaleiden tarttuvia ominaisuuksia), polyglyusoli (luotu polyelektrolyyttiliuoksen perusteella).
Kaikki dekstraanin keskimolekyyliset liuokset suorittavat pääasiassa tilavuutta korvaavan toiminnon, vaikuttaen keskeiseen hemodynaamiseen. Akuuttiseen veren tai plasman menetykseen liittyy kuitenkin myös heikentynyt perifeerinen verenkierto, mikä vaatii veren reologisten ominaisuuksien korjaamista. Pienimolekyylipainoisilla dekstraaneilla viitataan reologisiin valmisteisiin.
Reopoligljukin. Reopoliglyukiini - 10-prosenttinen dekstraanin kolloidiliuos keskimääräisen moolimäärän kanssa. paino 30 000 - 40 000. Se sisältää pienimolekyylipainoisen dekstraanin (100 g), natriumkloridin (9 g), glukoosin (60 g), injektionesteisiin käytettävää vettä, enintään 1000 ml. Suhteellinen viskositeetti - 4-5,5; pH 4-6,5. Lääkkeen osmolaarisuus 0,9% natriumkloridiliuoksessa on 308 mosm / l ja 667 mosm / l, jos lääke on 0,9% natriumkloridiliuoksessa glukoosin kanssa.
Dekstraanit laiturilla. paino 40 000 ja vähemmän kuuluvat pienimolekyylipainoisten dekstraanien ryhmään. Ne tarjoavat suurimman, mutta lyhytaikaisen vaikutuksen. Korkean pitoisuutensa ansiosta pienimolekyylipainoisilla dekstraaneilla on nopea ja voimakas laajennusvaikutus. Veden sitomislujuus ylittää veriproteiineihin sitoutumisen fysiologisen vahvuuden, mikä johtaa nesteen liikkumiseen interstitiaalisesta sektorista verisuoniin, 1 g reopoliglukiinia sitoo 20-25 ml vettä. Plasman tilavuuden lisääntyminen dekstraanin 40 käytön yhteydessä on voimakkainta ensimmäisissä 90 minuutissa antamisen jälkeen. Roleeminen kerroin reopoliglyukina noin 1.4. Kuuden tunnin kuluttua infuusiosta reopoliglyukiinipitoisuus veressä laskee noin 2 kertaa, jopa 80% lääkkeestä erittyy ensimmäisenä päivänä virtsaan. Reopoliglyukiinilla on selvä hajoamisvaikutus verihiutaleisiin. Se muodostaa molekyylikerroksen verisolujen, solukalvojen ja verisuonten endoteelin pinnalle, mikä vähentää verisuonten hyytymisen ja DIC: n kehittymisen riskiä. Tämän toiminnan negatiivinen puoli on mahdollisuus verenvuotoon. Tällaisen komplikaation vaara kasvaa, kun nimitetään suuria annoksia sekä pieni- että keskimolekyylisiä dekstraaneja (yli 1,5 litraa aikuisille).
Käyttöaiheet reopoliglukiinin nimittämiselle: mikrotsirkulaation häiriöt etiologiasta riippumatta (shokki, palovammat akuutilla ajanjaksolla, sepsis jne.), Taipumus hyperkoagulaatioon ja tromboosiin.
Anafylaktoidiset reaktiot ja muut reopolyglucin-infuusion komplikaatiot ovat harvinaisia, ja ne ratkeavat yleensä helposti “standardi” hoidolla.
Ropoliglutiinin ulkomaiset analogit: rheomacrodex, longasteril-40, rheofuzin, rheodex ja muut eroavat suolojen kotimaisesta koostumuksesta ja fraktioiden kapeammasta molekyylinjakaumasta.
Liivate. Gelatiini on suurimolekyylipainoinen vesiliukoinen eläinperäinen aine, joka ei ole täydellinen proteiini. Toisin kuin muut proteiinit, sillä ei ole spesifisyyttä, ja siksi sitä käytetään veren korvikkeena.
Zhelatinol. Gelatinoli - osittain hydrolysoidun syötävän gelatiinin 8-prosenttinen liuos. Sisältää erilaisia \u200b\u200bmolekyylipainoisia peptidejä. Keskimääräinen mol. sen massa on 20 000. Suhteellinen viskositeetti 2,4-3,5; tiheys 1,035; KOODI 220-290 mm vesipylväs; pH 6,7-7,2.
Gelatinolin vaikutusmekanismi johtuu sen kolloidisista ominaisuuksista. Vesiliitoksen lujuus gelatiiniliuoksissa on pienempi kuin dekstraaneilla, paisutinvaikutus on epätavallinen. Aktiivinen toiminta kestää vain muutaman tunnin. 24 tunnin kuluttua veressä jää vain jälkiä gelatiinista. Gelatiiniliuoksilla on alhaisempi tilavuuden korvaava kapasiteetti kuin dekstraanilla, voleelikerroin 0,5. Ne jakautuvat nopeammin solunulkoiseen tilaan, mikä tekee niistä vähemmän vaarallisia sydämen ylikuormituksen mahdollisuuden kannalta. Gelatinolin käyttöönoton myötä hemodiluution vaikutus tapahtuu ilman veren hyytymisen rikkomista. Gelatiinin lisääminen on tarkoitettu hypovolemiaan, mukaan lukien potilaat, joilla on veren hyytymishäiriöitä. Osittain jaettu gelatiini erittyy melkein kaikki munuaisten kautta. Gelatinolin käyttöönoton myötä kehittyy polyuria, jonka virtsan tiheys on suhteellisen pieni, ja toksisten metaboliittien erittyminen kiihtyy. Tämän vieroitusvaikutuksen toteuttamisen ennakkoedellytys on munuaisten riittävä erittyvä toiminta. Jotkut käyttöön otetusta gelatinolista kykenevät hajottamaan ja muodostamaan pienen määrän energiaa.
Ulkomaiset analogit: plasmageeli, hemogeeli, neoplasmazheeli, fysiogeeli; Helifundoli, hemacel, modifioitu nestemäinen gelatiini (IFF) jne.
Tärkkelystä. Viime vuosina kasviperäisiä verikorvikkeita, jotka perustuvat etoksyloituun tärkkelykseen maissitärkkelyksen osittaisella hydrolyysillä, on löydetty laajalti. Nämä lääkkeet eivät ole myrkyllisiä, eivät vaikuta negatiivisesti veren hyytymiseen eivätkä aiheuta allergisia reaktioita. Heillä on läheinen rakenteellinen affiniteetti glykogeeniin, mikä selittää kehon hydroksietyylitärkkelyksen korkean sietokyvyn. Pystyy hajoamaan vapauttamatta substituoimatonta glukoosia. Toisin kuin dekstraaneja, hydroksietyylitärkkelyksen molekyylipaino on paljon suurempi, mutta tällä ei ole merkitystä sen ominaisuuksien arvioinnissa. Hemodynaamisessa ja anti-shokkitoimessa tärkkelysliuokset ovat samanlaisia \u200b\u200bkuin dekstraanit. Verenkierron kesto ja hydroksietyylitärkkelyksen voleemiset ominaisuudet riippuvat molekyylipainosta ja substituutioasteesta. Joten, korvausasteella 0,7 joka 10 yksikköä. glukoosi sisältää 7 hydroksietyyliryhmää. Kun substituutioaste on 0,7, lääkkeen lopettamisen puoliintumisaika on jopa 2 päivää 0,6 - 10 tunnissa ja 0,4 - 0,55 - vielä vähemmän. 6-prosenttisen hydroksietyylitärkkelyksen kolloidinen vaikutus on samanlainen kuin ihmisen albumiini. Yhden litran plasmasteriilin infuusion jälkeen (moolimassa 450 000, substituutioaste 0,7) plasman tilavuuden kasvu kestää yli 6-8 tuntia.Tärkkelysliuosten, erityisesti plasmasteriilin, infuusiot vähentävät systeemistä ja keuhkojen perifeeristä verisuoniresistenssiä. Päinvastoin kuin heterogeeniset kolloidiset liuokset ja kuten ihmisen albumiini, 6-prosenttinen hydroksietyylitärkkelys nostaa hyvin vähän keskimääräistä keuhkopainetta, samalla kun sydämen systolinen tilavuus kasvaa merkittävästi. Plasmasterili aiheuttaa verihyytymisen lievää hidastumista fysiologisten parametrien sisällä ja estää postoperatiivista patologista hyperkoagulaatiota. Plasmasteriili-infuusiot aktivoivat munuaisten toiminnan ja stimuloivat diureesia.
Tällä hetkellä kehitetty ja laajalti käytetty, erityisesti ulkomailla, keskimääräisen moolimassan hydroksietyylitärkkelyksen liuokset (3%, 6%, 10%) mol. massa 200 000 ja substituutioaste 0,5. Vähennä mol. massa ja substituutioaste vähentävät liuoksen kiertoaikaa plasmassa. Kolloidipitoisuuden nousu lisää tilavuuden alkuperäistä vaikutusta. Kolloidin keskimääräisen molekyylin luonteen vuoksi ei voida pelätä merkittävää hyperonkoottista vaikutusta. Erityisistä reologisista ja antitromboottisista ominaisuuksista johtuen näillä väliaineilla on positiivinen vaikutus mikroverenkiertoon, ne normalisoivat verihiutaleiden ja plasman hyytymistä lisäämättä verenvuodoriskiä. Kaikki yllä oleva antaa meille mahdollisuuden suositella hydroksietyylitärkkelysvalmisteita laaja-alaiseen käyttöön paitsi tilavuus- ja sokkipuutosten ehkäisemiseksi ja hoitamiseksi, myös tromboembolian ehkäisemiseksi ja ääreisverenkiertohäiriöiden hoitamiseksi.
Wolekam - kotimainen huumeperustuen etoksyloituun tärkkelykseen. Hänen laiturinsa. paino 170 000 ja substituutioaste 0,55 - 0,7. Ominaisuuksien perusteella se on lähellä japanilaista lääkettä.
Plasmasteryyli ("Frezenius") - 6% hydroksietyylitärkkelys, mol. paino 450 000, substituutioaste 0,7.
HAES-steriloitu ("Fresenius") - keskimääräisen molekyylipainon omaava hydroksietyylitärkkelyksen liuos. Mol. paino 200 000, substituutioaste 0,5.
AUTOGENISET KOLOIDAALISET RATKAISUT
Autogeenisiin kolloidisiin liuoksiin kuuluvat plasma, albumiini, proteiini ja veri.
Veriplasma sisältää 90% vettä, 7-8% proteiinia, 1,1% ei-proteiinisia orgaanisia aineita ja 0,9% epäorgaanisia. Suurin osa plasmasta on albumiinia.
Alkuperäinen plasma. Kaikista indikaatioista huolimatta natiivin veriplasman käyttöä rajoittaa lyhyt säilyvyys (jopa päivä), mahdollisuus saada hepatiitti B-viruksia ja AIDS.
Äskettäin jäädytetyllä plasmalla on useita etuja verrattuna natiiviin plasmaan. Sitä voidaan säilyttää -30 ° C: ssa vuodessa suljetuissa pakkauksissa. Siinä ei ole plasmapuutteita ja se sisältää käytännöllisesti katsoen kaikki hemostaattisen järjestelmän tekijät.
Juuri jäädytetyn plasman käytön indikaatioita ovat massiivinen veri- ja plasmahäviö, palamistaudin kaikki vaiheet, märkivä-septilliset prosessit, vakava trauma, kompressiooireyhtymä, jolla on akuutin munuaisten vajaatoiminnan riski. Se on valittu lääke DIC: lle. Äskettäin jäädytetyn plasman verensiirto on tarkoitettu koagulopatioille, joilla hyytymistekijöiden II, V, VII, XIII puutteet esiintyvät, hepariinihoidolla tromboosin hoidossa. Suurten määrien tuorejäädytetyn plasman käyttö on olennainen osa vakavan trauman, kompressiooireyhtymän tehohoitoa. Verrattuna muihin autologisiin kolloidisiin ratkaisuihin, juuri jäädytetty plasma on eniten käytetty komponentti kiireellisessä lääketieteellisessä hoidossa luonnonkatastrofien keskellä.
Veren hyytymisaktivaattorien pääsy vereen tuhoutuneista kudoksista on todellinen uhka akuutin munuaisten vajaatoiminnan kehittymiselle. Näissä tapauksissa osoitetaan, että tuoreen jäädytetyn plasman varhainen käyttö on mahdollista, antikoagulaatiojärjestelmän, luonnollisten verihiutaleiden vastaisten aineiden ja plasminogeenin kantavien tekijöiden kanssa. Juuri jäädytetty plasma on erittäin tehokas kolloidinen väliaine, jolla on hemodynaaminen vaikutus. Tämä veren komponentti kompensoi täydellisimmin erityyppisten proteiinien menetykset. Sitä voidaan käyttää terapeuttisen plasmafereesin aikana.
Infusoidun plasman annos määräytyy patologian perusteella ja se vaihtelee välillä 100 ml - 2 litraa päivässä tai enemmän [Zhizhevsky Y.A., 1994]. Ennen verensiirtoa vasta sulatettu plasma sulatetaan vesihauteessa lämpötilassa 35-37 ° C. Sen on oltava läpinäkyvää, olkikankeltaista, ilman sameutta, hiutaleita ja fibriinikuituja. Se tulee verensiirtoa heti. Injektionopeus on tiputuksesta mustesuihkuon. Sen tulisi olla yksi ryhmä potilaan veren kanssa. Biologinen testi vaaditaan: suihkuinfuusio ensimmäiset 10–15 ml plasmaa, tarkkailemalla potilasta 3 minuutin ajan; jos potilaan tilassa ei tapahdu muutoksia - toistuva suihkuinfuusio 10 - 15 ml: sta plasmaa ja tarkkailu 3 minuutin ajan: jos reaktiota ei tapahdu, näyte otetaan kolmannen kerran. Jos potilas ei reagoinut mihinkään näytteeseen joko subjektiivisesti tai objektiivisesti, näytettä pidetään negatiivisena ja plasmansiirtoa voidaan jatkaa. Plasmaliuosten nimeämisen vasta-aihe on potilaan herkistäminen proteiinin parenteraaliseen antamiseen.
Konsentroidulla natiiviplasmalla on selkeämmät hemostaattiset ominaisuudet. Keskimääräinen vuotoannos on 5-10 ml / kg / päivä; proteiinipuutoksella - 125–150 ml / päivä 2-3 päivän taukoilla.
Antistafylokokkista ihmisen plasmaa käytetään keuhkojen patogeenisen kasviston aiheuttamien märkien ja septisten komplikaatioiden hoitoon.
Albumiini on fraktioitu valmiste ihmisen plasmasta. Saatavana pulloissa 5%, 10% ja 20% liuoksessa.
Veren albumiini on tärkein verenkierrossa oleva hienojakoinen proteiini. Hänen laiturinsa. paino 68 000 - 70 000. Albumiini ylläpitää korkeaa veren koodausta ja auttaa houkuttelemaan ja pitämään kudosnestettä vaskulaarisessa kerroksessa. Osmoottisen paineensa mukaan 1 g albumiinia vastaa 18 ml nestemäistä plasmaa, 25 g albumiinia vastaa 500 ml plasmaa.
Albumiini osallistuu veren ja kudosten väliseen vaihtoon, se on proteiiniravinnon varaosa ja universaali entsyymien, hormonien, toksiinien ja lääkkeiden kuljetusväline. Sillä on tärkeä rooli plasman COD: n ylläpitämisessä, joten se on erityisen välttämätön hypoalbuminemian aiheuttaman plasmamäärän vähentämiseksi; 5-prosenttinen albumiiniliuos antaa saman onkoottisen paineen kuin plasma. Mitä suurempi liuoksen konsentraatio, sitä suurempi sen tilavuutta korvaava vaikutus. 100 ml: n 20-prosenttisen albumiiniliuoksen vaikutus vastaa suunnilleen 400 ml: n plasman vaikutusta. Dehydraation yhteydessä 10%: n ja 20%: n albumiiniliuoksen lisääminen on yhdistettävä 2-3-kertaisten tilavuuksien kristalloidiliuosten lisäämiseen.
Käyttöaiheet albumiiniliuosten nimittämiselle: akuutti veri- ja plasmahäviö, vähentynyt plasmatilavuus, proteiinikatabolismi ja erityisesti hypoalbuminemia. Antonopeus vaihtelee erittäin hitaasta infuusionopeudesta suihkuna annosteluun. Kohtalaisessa hypoalbuminemiassa kokonaispäiväannos on 100-200 ml 5% tai 10% liuosta. Kun proteiini häviää merkittävästi ja hypovolemia, päivittäinen annos voidaan nostaa 400, 600 ja jopa 1000 ml: aan. Suositellaan biologista testiä.
Proteiini on pastöroitu plasmaproteiinien 4,3-4,8%: n liuos, joka sisältää albumiinia (75-80%), globuliineja (20-25%) lisäämällä ferri-albumiinia ja erytropoieettisia aineita. Ominaisuuksiltaan proteiini vie väliaseman plasman ja albumiinin välillä. Proteiiniliuoksen infuusioon voi liittyä allergisia reaktioita, siksi on tehtävä biologinen testi ja infuusionopeuden on oltava hidas.
Verestä, toisin kuin muihin tilavuutta korvaaviin lääkkeisiin, on rajoitettu hemodynaaminen vaikutus. Kokoveren ja punasolujen verensiirto lisää veren konsentraatiota, mikä huonontaa kapillaarin verenvirtausta, etenkin sokin ja matalan verenpaineen kanssa. Laskeutuminen kapillaarikerrokseen voi luoda ylitsepääsemättömän vastustuksen verenvirtaukselle. Veren käyttöä pääasiallisena väliaineena verenmenetykselle ja sokille rajoittavat tekijät, jotka sisältävät herkistymisen, intoleranssireaktion, hyperammonemian aiheuttaman asidoosin, veren kaliumpitoisuuden lisääntymisen, heikentyneen hyytymisen ja virusinfektioiden mahdollisuuden.
Kiireellisissä tapauksissa verensiirto suoritetaan estämään pallomaisen tilavuuden vaarallinen lasku ja siihen liittyvän veren hapenkuljetusfunktion häiriöiden kehittyminen. Absoluuttinen indikaatio verensiirtoon on Ht: n lasku arvoon 0,25 - 0,20. Indikaatio luovutetun veren kokonaisen verensiirtoon on akuutti massiivinen verenhukka, jos verikomponentteja, kuten punasoluja, pestyjä punasoluja ja juuri jäädytettyä plasmaa, puuttuu. Kaikissa traumaatista, maha-suolikanavan verenvuodosta, leikkauksesta jne. Aiheutuneessa akuutissa posthemorragisessa anemiassa. punasolujen massansiirto on osoitettu. Pestyjen punasolujen verensiirto on edullinen anemisten tilojen tapauksessa potilaille, jotka herkistyvät toistuvilla verensiirroilla; potilailla, joilla on aiemmin ollut allergioita; joilla on homologinen verioireyhtymä. Verihiutaleiden verensiirto suoritetaan massiivisella verenmenetyksellä ja massiivisella veren korvaamisella, syvän trombosytopenian aiheuttaman verenvuototason kanssa; kolmannessa vaiheessa DIC. Induktioita leukosyyttimassan verensiirtoon ovat immunosuppressiiviset tilat märkivässä-septisessä prosessissa, leukosyyttien puute hematopoieesin myelotoksisessa masennuksessa.
KRISTALLOIDISET RATKAISUT
Tähän ryhmään kuuluvat elektrolyyttien ja sokerien infuusioliuokset. Näiden ratkaisujen käyttö tarjoaa perustarpeen (fysiologisen) veden ja elektrolyyttitarpeen sekä veden, elektrolyyttien ja happo-emäksen tasapainon häiriöiden korjaamisen. Toisin kuin kolloidiset liuokset, suurin osa kristalloidiliuoksista poistuu nopeasti verisuonista ja kulkeutuu interstitiumiin tai soluihin koostumuksestaan \u200b\u200briippuen.
Tavanomaisesti elektrolyyttien ja sokereiden (glukoosin tai fruktoosin) infuusioliuokset voidaan jakaa kolmeen ryhmään:
1) korvaavat liuokset (käytetään veren, veden ja elektrolyyttien menetyksen korvaamiseen);
2) perusliuokset (veden ja elektrolyyttien fysiologisen tarpeen tarjonta);
3) korjaavat ratkaisut (käytetään ionien, veden ja jätevesien epätasapainon korjaamiseen).
RAKENNUSRATKAISUT
Isotonisen tilavuusvajeen täyttämiseksi käytetään polyelektrolyyttiliuoksia, joiden osmolaarisuus ja koostumus ovat lähellä näitä plasma- ja solunulkoisen nesteen indikaattoreita. Optimaaliset ratkaisut tähän tarkoitukseen ovat isotoniset ja isoioniset ratkaisut, joilla on tasapainoinen koostumus. Valitettavasti vain harvoilla ratkaisuilla on samanlaiset ominaisuudet. Kokemus kuitenkin osoittaa, että jopa epätasapainoisten liuosten (Ringerin liuos, isotoninen natriumkloridiliuos) käyttö akuuteissa tilanteissa antaa positiivisia tuloksia. Näiden liuosten pääkriteerien tulisi olla isotonisuus tai kohtalainen hypertonisuus, riittävä pitoisuus aineosista, jotka muodostavat solunulkoisen ympäristön.
Isotoninen (0,85 - 0,9%) natriumkloridiliuos (fysiologinen suolaliuos) oli ensimmäinen liuos, jota käytettiin verenhukan ja dehydraation hoitoon.
1 litra liuosta sisältää: Na + - 154 mmol, C1 - 154 mmol. Kokonaisosmolaarisuus on 308 mosm / l, mikä on hiukan korkeampi kuin plasman osmolaarisuus. pH 5,5-7,0. Klooripitoisuus liuoksessa on myös korkeampi kuin tämän ionin konsentraatio plasmassa. Siksi sitä ei voida pitää ehdottoman fysiologisena.
Sitä käytetään pääasiassa natriumin ja kloorin luovuttajana solunulkoisen nesteen menetykseen. Se on tarkoitettu myös hypokloremialle, johon liittyy metabolinen alkaloosi, oliguria kuivumisen yhteydessä ja hyponatremia. Liuos on hyvin yhdistetty kaikkiin verenkorvikkeisiin ja vereen. Sitä ei tule sekoittaa erytromysiinin, oksasilliinin ja penisilliinin kanssa. Sitä ei voida käyttää yleisenä ratkaisuna, koska siinä on vähän vapaata vettä, kaliumia ei ole; happoreaktion liuos, parantaa hypokalemiaa. Vasta-aiheinen hypernatremian ja hyperkloreremian tapauksessa.
Kokonaisannos on jopa 2 litraa päivässä. Laskimonsisäisesti annettava infuusionopeus on 4–8 ml / painokilo tunnissa.
Ringerin liuos on isotoninen elektrolyyttiliuos, josta 1 litra sisältää: Na + - 140 mmol, K + - 4 mmol, Ca + - 6 mmol, C1 - 150 mmol. Osmolaarisuus 300 mosm / l. Tätä liuosta on käytetty verikorvikkeena viime vuosisadan lopusta lähtien. Ringerin ratkaisua ja sen muunnoksia käytetään nykyään laajalti. Tämä on fysiologinen korvaava liuos, jolla on lievät happamat ominaisuudet.
Käytetään solunulkoisen nesteen, mukaan lukien veri, menetyksen korvaamiseksi ja elektrolyyttikonsentraattien liuoskantajana. Vasta-aiheinen hyperkloremian ja hypernatremian tapauksessa. Sitä ei tule sekoittaa fosfaattia sisältävien elektrolyyttikonsentraattien kanssa.
Annos - jopa 3000 ml / päivä jatkuvan laskimonsisäisen infuusion muodossa annostelulla 120-180 tippaa / min 70 painokiloa kohden.
CIPC Salt Infusion on isotoninen elektrolyyttiliuos, joka sisältää erilaisia \u200b\u200bsuoloja. Luotu toisen maailmansodan aikana akuutin verenhukan hoitoon.
1 litra liuosta sisältää: Na + - 138 mmol, K + -2,7 mmol, Ca + - 2, mmol, Mg2 + - 0,4 mmol, C12- - 144 mmol, SO4 "- 0,4 mmol, HCO3 - 1, 6 mmol osmolaarisuutta 290 mosm / l.
ZIPK-suolainfuusio ja LIPK-3-liuos eivät ole menettäneet arvoaan toistaiseksi, ja niitä voidaan käyttää isotonisten ja hypertonisten nesteiden menettämiseen.
Isotoninen ja isoioninen liuos (ionosteryyli - "Fresenius") sisältää ioneja fysiologisesti optimaalisessa suhteessa (1 l sisältää: Na + - 137 mmol, K + - 4 mmol, Ca + - 1,65 mmol, Mg + - 1,25 mmol, C1-). - 110 mmol, asetaatti - 36,8 mmol. Liuoksen osmolaarisuus 291 mosm / l). Sitä käytetään primaarisena korvaavana ratkaisuna plasman tilavuuden ja solunulkoisen nesteen puutteelle. Vasta-aiheet turvotusten, verenpaineen kuivumisen, vaikean munuaisten vajaatoiminnan vuoksi.
Käyttöaiheista riippuen, annostellaan laskimoon tiputusmenetelmällä vähintään 500 - 1 000 ml päivässä vuorokaudessa nopeudella 3 ml / kg / h (70 tippaa / min 70 painokiloa kohden). Kiireellisissä tapauksissa enintään 500 ml 15 minuutissa.
Hypotooniseen dehydraatioon, verisuonensisäisen tilavuuden puutteeseen käytetään 5% tai 10% glukoosin (fruktoosin) isoionista liuosta. Kattaa osittain hiilihydraattien tarpeen. Vasta-aiheinen hyperglykemiassa, hyperhydraatiossa, hypertonisessa dehydraatiossa ja metabolisessa asidoosissa. Annoksen määrää erityinen tilanne. Annosnopeus 3 ml / painokilo tunnissa.
Kvatasoli on isotoninen liuos, joka koostuu neljästä suolasta (Na + - 124 mmol / L, K + - 20 mmol / L, C1- - 101 mmol / L, HCO3 - 12 mmol / L) ja asetaatista - 31 mmol / L. Sitä käytetään korvaavana ratkaisuna polyionisiin häviöihin. Vasta-aiheinen hyperkalemiassa, hypernatremiassa ja hyperkloreremiassa.
Päivittäinen annos, joka on enintään 1 000 ml, ionogrammista riippuen. Annosnopeus 3 ml / kg / h.
Lactasol on fysiologinen korvausliuos, jolla on lievät alkaliset ominaisuudet. Toisin kuin isotoninen natriumkloridiliuos, Ringerin liuoksella on tasapainoinen elektrolyyttikoostumus lähellä plasman koostumusta.
1 litra liuosta sisältää: Na + - 139,5 mmol, K + - 4 mmol, Ca2 + - 1,5 mmol, Mg + - 1 mmol, SG - 115 mmol, HCO3 - 3,5 mmol, laktaatti - 30 mmol. Osmolaarisuus 294,5 mosm / l.
Lactasoli ja vastaava Ringerin laktaattiliuos tai Hartmannin liuos pystyvät kompensoimaan hydroionisen tasapainon isotonisia häiriöitä. Ne on tarkoitettu korvaamaan solunulkoisen nesteen puutos tasapainoisella happa-emäs-tasapainolla tai lievällä asidoosilla. Kun lisätään kolloidisiin liuoksiin ja punasolujen massaan, saatujen seosten reologiset ominaisuudet paranevat. Natriumlaktaatin muuttuessa kehossa bikarbonaatiksi kasvaa ja asidoosi vähenee. Laktasolin positiiviset ominaisuudet veden elektrolyyttihäiriöiden korjaajana toteutuvat kuitenkin vain aerobisessa glykolyysiolosuhteissa. Vakavissa happipuuteissa laktasoli voi pahentaa maitohappoasidoosin kehittymistä.
Laktatsolin ja Ringerin laktaatin päivittäinen annos on enintään 2500 ml. Nämä liuokset annetaan laskimonsisäisesti keskimäärin 2,5 ml / kg / h, ts. noin 60 tippaa / min.
Lactasol ja Ringerin laktaattiliuos ovat vasta-aiheisia verenpainetaudin liiallisessa verenpaineessa, maksavaurioissa ja maitohappoasidoosissa.
PERUSRATKAISUT
Perusratkaisut sisältävät elektrolyyttien ja sokerien liuokset, jotka tarjoavat päivittäisen tarpeen vedelle ja elektrolyytteille. Näiden liuosten tulisi sisältää riittävä määrä vapaata vettä veden elektrolyyttien menetyksen kompensoimiseksi hengityksen aikana ja ihon läpi. Samanaikaisesti näiden ratkaisujen tulisi tarjota emäksisten elektrolyyttien tarve tai korjata lieviä poikkeavuuksia elektrolyyttien koostumuksessa.
Emäksinen liuos, jossa on korkea kaliumpitoisuus (Fresenius), sisältää elektrolyyttejä, riittävän määrän vapaata vettä ja hiilihydraatteja. Tämä on monipuolinen alkalinen elektrolyyttiliuos, jota käytetään vesi-elektrolyyttitasapainon ylläpitämiseen. Sen on tarkoitus vastata kehon veden ja elektrolyyttien tarpeisiin.
1 litra sisältää: Na + - 49,1 mmol, K + - 24,9 mmol, Mg + - 2,5 mmol, SG - 49,1 mmol, Н2РО4- - 9,9 mmol, laktaatti - 20 mmol, sorbitoli - 50 g. Kaloripitoisuus 200 kcal / l. Osmolaarisuus 430 mosm / l.
Tämä liuos on vasta-aiheinen shokissa, hyperkalemiassa, munuaisten vajaatoiminnassa, vesimyrkytyksissä, sorbitoli-intoleranssissa, metanolimyrkytyksessä.
Liuosta käytetään jatkuvana laskimonsisäisenä tipuna. Annosnopeus 180 ml / h painon ollessa 70 kg. Keskimääräinen annos 1500 ml / m kehon pinta-alaa.
Puolielektrolyyttiliuos, jossa on 5% glukoosiliuosta (Fresenius), johtaa veteen ja elektrolyytteihin, joissa on pieni annos hiilihydraatteja. Sitä käytetään vesihäviöiden kattamiseen (hypertoninen kuivuminen); nestehäviö elektrolyyteissä; osittainen hiilihydraattitarve. Sitä voidaan käyttää liuoksen kantajana elektrolyyttikonsentraattien ja lääkkeen kanssa, jotka ovat yhteensopivia liuoksen kanssa.
1 litra sisältää: Na + - 68,5 mmol, K + - 2 mmol, Ca2 + - 0,62 mmol, Mg + - 0,82 mmol, SG - 73,4 mmol, glukoosimonohydraatti injektiota varten - 55 g. Osmolaarisuus 423 mosm / l .
Sitä voidaan määrätä jatkuvalla laskimonsisäisellä infuusiona, joka on enintään 2000 ml / päivä keskimääräisen nopeuden ollessa 3 ml / painokilo / h.
Vasta-aiheet hyperglykemian, kehon ylimääräisen veden, hypotonisen kuivumisen tapauksessa.
Elektrolyyttiinfuusioliuos (Hartigin mukaan) tarjoaa veden ja elektrolyyttien tarpeen. Suunniteltu kompensoimaan elektrolyyttivapaat vesihäviöt ja kevyet elektrolyyttihäiriöt. 1 litra sisältää: Na + - 45 mmol, K- - 25 mmol, Mg + 2 - 2,5 mmol, C1 - 45 mmol, asetaatti - 20 mmol, Н2РО4- - 10 mmol. Osmolaarisuus 150 mosm / l.
Liuos on vasta-aiheinen hypotonisessa dehydraatiossa ja hyperhydraatiossa, alkaloosissa, oliguriassa, sokissa.
Lisäysnopeus 3-4 ml / painokilo / h. Kokonaisannos on jopa 1000–2000 ml / päivä. Varo yliannosta vettä.
5-prosenttinen glukoosiliuos on isotoninen elektrolyytitön liuos, josta 1 litra sisältää 950 ml vapaata vettä ja 50 g glukoosia. Jälkimmäinen metaboloituu H2O: ksi ja CO2: ksi. Yksi litra liuosta antaa 200 kcal. pH 3,0-5,5. Osmolaarisuus on 278 mosm / l. Se on tarkoitettu verenpainetaudin kuivumiseen, kuivumiseen ja vapaan veden vajavuuteen. Perusta muiden ratkaisujen lisäämiselle. Vasta-aiheinen hypotonisessa dehydraatiossa ja hyperhydraatiossa, hyperglykemiassa, intoleranssissa, metanolimyrkytyksessä.
Annoksen määrää erityinen tilanne. Anto on 4 ml / kg / h. Vesimyrkytysvaara on olemassa!
Glukoosiliuos 10% - hypertoninen elektrolyyttivapaa liuos.
Osmolaarisuus 555 mosm / l. Yksi litra liuosta antaa 400 kcal. Käyttöaiheet ja vasta-aiheet ovat samat kuin 5-prosenttisella glukoosiliuoksella. Antoaste 2,5 ml / kg / h, käyttöaiheista riippuen. Vesimyrkytysvaara on olemassa!
Kuten a perusratkaisut voidaan käyttää isotonista natriumkloridiliuosta, Ringerin liuosta, Ringer-Lock-liuosta, laktasolia ja muita isotonisia ja isoionisia elektrolyyttiliuoksia. Kaikki nämä ratkaisut eivät kuitenkaan pysty tyydyttämään kehon päivittäisiä vesitarpeita. Siksi niitä voidaan käyttää yhdessä glukoosin tai fruktoosin elektrolyyttisten liuosten kanssa ottaen huomioon veden ja elektrolyyttien perustarpeet.
5-prosenttinen fruktoosiliuos, kuten glukoosiliuos, on vapaan veden ja energian (200 kcal / l) luovuttaja. Käyttöaiheet ovat samat kuin glukoosiliuoksilla. Korvaa elektrolyyttivapaan veden kuumetta, leikkauksen aikana 10-prosenttista fruktoosiliuosta käytetään erityisen laajalti lastenhoitoon. Vasta-aiheet, annokset ja antotapa ovat samat kuin glukoosiliuoksilla.
KORJAAVAT RATKAISUT
Darrow's ratkaisu on korjaava ratkaisu, jota käytetään kaliumvajeen ja alkaloosin hoitoon.
1 litra Darrow-liuosta (Fresenius) sisältää: Na + - 102,7 mmol, K + - 36,2 mmol, C1- - 138,9 mmol. Osmolaarisuus on 278 mosm / l.
Käyttöaiheet: kaliumvaje, alkaloosi, joka johtuu kaliumia sisältävän nesteen menetyksestä salureettisten lääkkeiden ja kortikosteroidien antamisen jälkeen.
Levitä enintään 2000 ml päivässä pitkän tipan muodossa laskimonsisäinen infuusio. Antotaajuus on noin 60 tippaa / min.
Vasta-aiheinen hyperkalemiassa ja munuaisten vajaatoiminnassa.
Elektrolyyttiliuoksia, joissa on 5% ja 10% glukoosiliuoksia ja korkea kaliumpitoisuus, käytetään korvaamaan kaliumvaje ja korjaamaan alkaloosi. Näitä liuoksia käytetään kaliumin ja kloridin häviämiseen (esimerkiksi mahalaukun mehun menetykseen).
1 litra elektrolyyttiliuosta, jossa on 5% glukoosiliuosta, sisältää: Na + - 80 mmol, K + - 40 mmol, C1 - 120 mmol, glukoosimonohydraatti injektiota varten - 55 g; 50 g glukoosia ilman kiteytettyä vettä. Kaloripitoisuus 200 kcal / l, osmolaarisuus 517 mosm / l. Sama liuos 10-prosenttisella glukoosiliuoksella antaa 400 kcal / l, sen osmolaarisuus on 795 mosm / l.
Annos määritetään ionogrammitiedoilla. Annosnopeus 2,5 ml / kg / h. Korkean kaliumpitoisuuden vuoksi ilmoitettua annosnopeutta ei saa ylittää! Enimmäisannos: 2000 ml / päivä, paino 70 kg.
Nämä liuokset (Fresenius) ovat vasta-aiheisia asidoosin, hyperkalemian, munuaisten vajaatoiminnan, kehon ylimääräisen veden ja diabetes mellituksen tapauksessa.
Klosoli on isotoninen liuos, joka on rikastettu kaliumilla. Natriumasetaatin läsnäolo mahdollistaa klorosolin käytön metabolisen asidoosin hoidossa. Tämä liuos on tarkoitettu hypokalemiaan ilman alkaloosia, natriumin ja kloorin menetystä.
1 litra liuosta sisältää: Na + - 124 mmol, K + - 23 mmol, C1- - 105 mmol; asetaatti - 42 mmol. Osmolaarisuus 294 mosm / l.
Annos määritetään ionogrammitiedoilla. Injektionopeus 4-6 ml / kg / h. Liuos on vasta-aiheinen hyperkalemian, metabolisen alkaloosin, hyperhydraation ja munuaisten vajaatoiminnan varalta.
Ionocell (Fresenius) on infuusioliuos kalium- ja magnessolunsisäisen menetyksen korjaamiseksi.
Määritä kaliumin ja magnesiumin yhdistelmävaje. Sitä voidaan käyttää preoperatiivisissa, intraoperatiivisissa ja postoperatiivisissa jaksoissa 2–5 päivän ajan merkittävien kirurgisten toimenpiteiden jälkeen. Tämä ratkaisu on tarkoitettu halvaantuneelle tukkeelle palautumisvaiheessa vakavien vammojen ja palovammojen jälkeen. Sitä käytetään myös diabeettisen kooman ja akuutin sydäninfarktin, sydämen rytmihäiriöiden jälkeen.
1 litra ionocelliliuosta sisältää: Na + - 51,33 mmol, K + - 50 mmol, Mg + - 25 mmol, Ca2 + - 0,12 mmol, Zn + - 0,073 mmol, Mn + - 0, mmol, Co - 0,04 mmol, C1- - 51,33 mmol, aspartaatti - 100,41 mmol. Osmolaarisuus 558 mosm / l.
Annostus ionogrammitietojen mukaisesti. Pitkä laskimonsisäinen tiputusinfuusio 1,5–2 ml / kg / h tai enintään 2100 ml / päivä, paino 70 kg. Antonopeus on 30 - 40 tippaa / min. Enintään 20 mmol kaliumia tunnissa.
Ionocell on vasta-aiheinen vaikeassa munuaisten vajaatoiminnassa, hyperkalemiassa, hypermagnesemiassa, fruktoosi- ja sorbitoli-intoleranssissa, metanolimyrkytyksessä, fruktoosi-1,6-difosfataasin puutteessa.
Isotonista natriumkloridiliuosta, joka sisältää ylimäärä klooria, happoreaktio, käytetään hypokloreemisen alkaloosin korjaamiseen, erityisesti oligurian kanssa. Sen on tarkoitus korvata mahalaukun mehu menetys, mutta se vaatii samanaikaisen kaliumin lisäämisen.
Disol on liuos, joka sisältää kaksi suolaa: natriumkloridia ja natriumasetaattia. Se on tarkoitettu hyperkaleemisen oireyhtymän ja hypotonisen dehydraation korjaamiseen. Liuosta voidaan käyttää natriumin ja kloorin menettämiseen ja metabooliseen asidoosiin oligurian alkuvaiheessa dehydraation vuoksi.
1 litra liuosta sisältää: Na + - 126 mmol, SG - 103 mmol, asetaatti - 23 mmol. Osmolaarisuus 252 mosm / l.
Trisoli on isotoninen liuos, joka sisältää natriumkloridia, kaliumkloridia ja natriumbikarbonaattia. Sitä käytetään Ringerin liuoksen korvikkeena, etenkin metabolisen asidoosin yhteydessä.
1 litra liuosta sisältää: Na + - 133 mmol, K + - 13 mmol, C1- - 98 mmol, HCO3 - 48 mmol. Osmolaarisuus 292 mosm / l.
Acesol on suhteellisen hypotoninen suolaliuosliuos, joka sisältää natriumia, kaliumia, klooria ja asetaattia. Sitä käytetään isotonisen kuivumisen hoitoon, jossa veden ja elektrolyyttitasapainon muutokset ovat kohtalaisia. Sillä on alkalisoiva ja anti-shokkivaikutus. Hidas käyttöönotto antaa sinun käyttää sitä perusratkaisuna.
1 litra liuosta sisältää: Na + - 110 mmol, K + - 13 mmol, Ci - 99 mmol, asetaatti - 24 mmol. Osmolaarisuus 246 mosm / l.
Elektrolyyttikeskittymät (molaariset ratkaisut)
Molaarista (5,84%) natriumkloridiliuosta käytetään syvän hypotonisen dehydraation, hyponatremian, hyperkalemian, hypokloreemisen alkaloosin alkuhoitoon.
1 litrassa liuosta sisältää 1 mmol natriumia ja 1 mmol klooria. Osmolaarisuus 2000 mosm / l. Se annetaan tarpeen mukaan, mutta ei nopeammin kuin 1 ml / min. Yhteensopimaton erytromysiinin, oksasilliinin kanssa. Vasta-aiheinen hypernatremian, metabolisen asidoosin, natriumrajoitusta vaativien sairauksien tapauksessa.
Molaarinen (8,4%) natriumbikarbonaattiliuos on väkevöity alkalisoiva liuos, josta 1 ml sisältää 1 mmol bikarbonaattia ja 1 mmol natriumia. pH 7,0-8,5. Osmolaarisuus 2000 mosm / l.
Sitä käytetään syvässä metaboolisessa asidoosissa, hypotonisessa dehydraatiossa metabolisen asidoosin kanssa.
Vasta-aiheinen alkaloosissa, hypernatremiassa, hengitysteiden asidoosissa, sydämen vajaatoiminnassa, keuhkopöhössä, eklampsiassa. Yhteensopimaton dipyridamolin, penisilliinin, oksasilliinin, B-vitamiinien, neostigmiinin kanssa.
8,4% liuoksen (ml) annos \u003d 0,3 x (-BE) x kehon paino (kg). Kohtalainen asidoosi ei vaadi korjausta. Natriumbikarbonaatin enimmäisannos ei saisi ylittää 1 mmol / painokilo. Injektionopeus on 100 ml 30 minuutissa.
Liuos natriumkloridia 7,5% - suolaliuosta hypertoninen liuos (2400 mosm / l). Sitä käytetään vaikean GS: n hoitoon ilman tai yhdessä dekstraani-60, 70: n kanssa. Suolaisen suolaliuoksen hypertonisen liuoksen kyky lisätä systeemistä verenpainetta, sydämen vajaatoimintaa, parantaa mikrosirkulaatiota ja selviytymistä on osoitettu. GSH: lla verensiirtomäärät ovat noin 10% arvioidusta verenmenetyksestä tai noin 4 ml / kg ruumiinpainoa. Tarjoaa selvän osmoottisen vaikutuksen, ja se auttaa houkuttelemaan nestettä interstitiumin verisuoniin ja soluihin, mikä selittää sen hemodynaamisen vaikutuksen. 50 ml injektoidaan boluksena 20-30 minuutin välein.
Molaarinen (7,49%) kaliumkloridiliuos - väkevä liuos. Sitä annetaan vain laimennetussa muodossa sokeriliuoksissa, joissa on sopiva määrä insuliinia. 1 ml: ssa liuosta on 1 mmol kaliumia ja 1 mmol klooria. Osmolaarisuus 2000 mosm / l.
Se on tarkoitettu vaikealle kaliumvajeelle, metaboliselle alkaloosille ja sydämen glykosidien yliannostukselle.
Vasta-aiheet: anuria ja oliguria, hyperkalemia, akuutti kuivuminen.
Anto aikuisille on enintään 20 mmol kaliumia tunnissa! Kokonaisannos on enintään 2-3 mmol / kg / päivä.
Natriumglyserofosfaatti on väkevä liuos ampulleissa. Jokainen millilitra liuosta sisältää 1 mmol fosfaattia ja 2 mmol natriumia. Sitä käytetään fosfaattivajeeseen.
Kalium-magnesium-L-asparaginaatti on väkevä liuos, josta 1 ml sisältää 1 mmol kaliumia ja 0,25 mmol magnesiumia. Se on tarkoitettu hypokalemiaan ja hypomagnesemiaan solun elektrolyyttien kompensoimiseksi.
Sitä käytetään vain lisäaineena, käytä laimennettuna! Enimmäisannos on 150 mmol kaliumia päivässä.
Vasta-aiheet hyperkalemia, hypermagnesemia, vaikea munuaisten vajaatoiminta.
Magnesiumsulfaatin molaarista (12%) liuosta käytetään estämään ja hoitamaan magnesiumin puutos. Ennaltaehkäisevä magnesiumin määrä määritetään tämän ionin päivittäisellä tarpeella, ts. 5-15 mmol / m. 1 ml tätä liuosta sisältää 1 mmol magnesiumia ja 1 mmol sulfaattia. Liuoksen osmolaarisuus on 2000 mosm / l. Siksi magnesiumin puutteen estämiseksi tulee antaa 25 ml tätä liuosta päivittäin, jos potilaan paino on 70 kg. Magnesiumvajeen korjaamiseksi muihin infuusioliuoksiin lisätään lisäaineiden muodossa jopa 30 mmol magnesiumia päivässä. On sallittua käyttää 25-prosenttista magnesiumsulfaattiliuosta, josta 1 ml sisältää 2 mmol magnesiumia.
10-prosenttista kalsiumkloridiliuosta käytetään estämään ja korjaamaan kalsiumvaje. Tämä liuos on lähellä kalsiumkloridin (11%) molaarista liuosta, josta 1 ml sisältää 1 mmol kalsiumia ja 2 mmol klooria. Osmolaarisuus 3000 mosm / l. Siten 10% tai 11% kalsiumkloridiliuos on väkevä liuos, joka tulisi antaa erittäin hitaasti, mieluummin lisäaineena muille infuusioliuoksille. Päivittäinen kalsiumtarve on 7-20 mmol / m kehon pinta-alaa. Kalsiumvajeen korjaamiseksi tarvitaan suuria annoksia (taulukko 25.1).
Taulukko 25.1.
Ratkaisut [kirjoittanut Ya.A. Zhizhevsky, 1994]
| Molaariset ratkaisut | |||
| glukoosi | 18 | Glukoosi 1000 | 1000 |
| Kaliumfosfaatti disubstituoitu | 17,41 | Kalium 2000, fosfaatti 1000 | 3000 |
| Kaliumfosfaatti monosubstituoitu | 13,61 | Kalium 1000, fosfaatti 1000 | 2000 |
| Kaliumkloridi | 7,46 | Kalium 1000, kloori 1000 | 2000 |
| Kalsiumkloridi | 11,16 | Kalsium 1000, kloori 2000 | 3000 |
| Magnesiumsulfaatti | 12 | Magnesium 1000, sulfaatti 1000 | 2000 |
| Magnesiumkloridi | 9,53 | Magnesium 1000, kloori 2000 | 3000 |
| Natriumbikarbonaatti | 8,4 | Natrium 1000, bikarbonaatti 1000 | 2000 |
| Natriumlaktaatti | 11,4 | Natrium 1000, laktaatti 1000 | 2000 |
| Natriumfosfaatti disubstituoitu | 12,2 | Natrium 2000, fosfaatti 1000 | 3000 |
| Monosubstituoitu natriumfosfaatti | 12 | Natrium 1000, fosfaatti 1000 | 2000 |
| Natriumkloridi | 5,85 | Natrium 1000, kloori 1000 | 2000 |
| Kloorivetyhappo | 3,65 | Vety 1000, kloori 1000 | 2000 |
| Isotoniset ratkaisut | |||
| glukoosi | 5,5 | Glukoosi 3000 | 300,5 |
| Kadmiumkloridi | 1,46 | Kalium 148, kloori 148 | 296 |
| Kalsiumkloridi | 1,1 | Kalsium 99, kloori 198 | 297 |
| Magnesiumsulfaatti | 11,75 | Magnesium 146, sulfaatti 146 | 292 |
| Magnesiumkloridi | 0,95 | Magnesium 99,5, kloori 199 | 298,5 |
| Natriumbikarbonaatti | 1,25 | Natrium 149, bikarbonaatti 149 | 298 |
| Natriumlaktaatti | 1,65 | Natrium 145, laktaatti 145 | 290 |
| Natriumkloridi | 0,85 | Natrium 145, kloori 145 | 290 |
| Hypertoniset ratkaisut | |||
| glukoosi | 10 | Glukoosi 555 | 555 |
| » | 20 | Glukoosi 1110 | 1110 |
| Kalsiumkloridi | 10 | Kalsium 901, kloori 1802 | 2703 |
| Natriumkloridi | 10 | Natrium 1710, kloori 1710 | 3420 |
| Magnesiumsulfaatti | 25 | Magnesium 2083, sulfaatti 2083 | 4166 |
Mannitoliliuokset (10% ja 20%) ovat mannitolin heksatomisen alkoholin stimuloivan diureesin hyperosmolaarisia liuoksia. 20-prosenttisen mannitoliliuoksen osmolaarisuus on 1372 mosm / l. Keho ei metaboloidu eikä eritty munuaisten kautta. Tärkein käyttöaihe on funktionaalisen munuaisten vajaatoiminnan, aivoödeeman ehkäisy ja hoito. Koska mannitoli aiheuttaa ohimenevää hypervolemiaa, sitä ei tule käyttää akuutissa sydämen vajaatoiminnassa ja korkeassa CVP: ssä. Vasta-aiheinen dekompensoidussa munuaisten vajaatoiminnassa.
Yksi annos 20-prosenttista liuosta on 250 ml. Annostellaan nopeudella 250 ml 30 minuutin ajan Päivittäinen annos on 1 - 1,5 g / painokilo, mutta enintään 100 g.
Sorbitoliliuosta (40%) käytetään samaan tarkoitukseen kuin mannitoliliuoksia. Kerta-annos - 250 ml. 250 ml: n annosnopeus 30 minuutissa Päivän aikana sama annos 6-12 tunnin välein.
DETOKSIKTIOT RATKAISUT
Nämä infuusioväliaineet ovat vinyyliyhdisteiden pienimolekyylipainoisia kolloideja. Niiden pienimolekyylipainoisella fraktiolla on ominaisuuksia, jotka tuovat ne lähemmäksi proteiineja. Nämä liuokset sitovat kiertäviä toksiineja, parantavat veren reologisia ominaisuuksia ja niillä on diureettinen vaikutus, joka auttaa poistamaan toksiineja verenkiertoon. Koska useimmilla myrkyllisillä metaboliiteilla on mooli. joiden massa on noin 500-5000, niiden sitoutuminen on mahdollista aineisiin, joilla on suunnilleen sama mooli. paino. Toksiinien sitoutuminen varmistetaan näiden synteettisten polymeerien korkealla adsorptiokyvyllä.
Tähän ryhmään kuuluvat hemodesis, hemodes-H, neohemodesis, joka on luotu polyvinyylipyrrolidonin perusteella, ja polydez, joka perustuu polyvinyylialkoholiin. Näiden lääkkeiden vieroitusvaikutus paranee johtuen niiden korkeasta kolloidisesta osmoottisesta aktiivisuudesta, mikä johtaa lisääntyneeseen hemodilutioniin ja virtsantuotantoon poistamalla toksiinit nopeasti polymeerin mukana.
Hemodez - pienimolekyylipainoisen polyvinyylipyrrolidoni-N: n 6-prosenttinen liuos, jolla on korkea kompleksoiva vaikutus, sillä on mooli. paino 12 000 ± 2700. Hemodien koostumus sisältää polyvinyylipyrrolidonin lisäksi natrium-, kalium-, kalsium- ja magnesiumkloridia, natriumbikarbonaattia. Veren reologisten ominaisuuksien parantaminen liittyy sen alhaiseen viskositeettiin (suhteellinen viskositeetti 1,5-2,1), albumiinin uudelleen sijoittumisen vaikutukseen ja veren ohenemiseen. Tämä vaikutus ilmenee vain, kun hemodynamiikassa ja sokissa ei ole kriittisiä muutoksia.
Hemodeesin käyttöaiheita ovat erilaisista lähtökohdista johtuvat päihteet, märkivä-septtiset prosessit, vakavat palovammat, leikkauksen jälkeisen ajan katabolinen vaihe, eksogeeninen myrkytys. Hemodesis on vasta-aiheinen sydän- ja keuhkojen dekompensaatiossa, verenvuotohalvauksessa, keuhkoastman ja akuutin nefriitin hoidossa.
Hemodeesiliuosta käytetään hitaalla laskimonsisäisellä infuusiolla nopeudella 40-50 tippaa / min annoksella, joka on korkeintaan 5 ml / ruumiinpaino kg päivässä (mieluiten kahdessa annoksessa). Annosnopeuden lisääntyessä ihon hyperemia, verenpaineen lasku ja ilmapuutteen tunne ovat mahdollisia. Näissä tapauksissa hemodeesi-infuusio on lopetettava välittömästi.
Hemodesisin ulkomaiset analogit: periston-N, lisäkompensoitu.
Polydez on 3-prosenttinen liuos pienimolekyylisestä alkoholista. Keskimääräinen mol. paino 10 000 ± 2000. Sillä on voimakas vieroitusvaikutus, ei-toksinen, pyrogeeniton, ei-antigeeni. Matala laituri. massa myötävaikuttaa diureesin stimulointiin ja sen nopeaan suodattamiseen munuaisissa. Reologinen vaikutus johtuu verisolujen hajoamisesta.
Polydez-liuoksen koostumus: polyvinyylialkoholi-N - 30 g; Na + - 154 mmol / L; C1- - 154 mmol / L. Osmolaarisuus 308 mosm / l.
Indikaatiot polydezin nimittämisestä ja vasta-aiheet ovat samat kuin hemodezille.
Polydez annetaan laskimonsisäisesti vain tiputusmenetelmällä nopeudella, joka on korkeintaan 20–40 tippaa / min. Aikuisten kokonaisannos on enintään 400 ml / vrk jaettuna kahteen osaan. Nopeutetussa antamisessa huimaus ja pahoinvointi ovat mahdollisia.
Vakavien vammojen, pitkäaikaisen kompressio-oireyhtymän, patologisten prosessien kanssa, jotka esiintyvät vaikean endotoksemian kanssa, näiden lääkkeiden oikea-aikainen käyttö estää akuutin munuaisten vajaatoiminnan kehittymisen.
POLIITOIMINNALLISEN TOIMENPITÖN RATKAISUT
Joillakin uusilla infuusioväliaineilla on selkeä monitoiminen vaikutus: hemodynaaminen, reologinen, vieroitus, diureetti ja muut.Multifunktionaalisista lääkkeistä käytetään eniten polyvisoliinia, polyoksidiinia, reoglumania ja mafusolia.
Polyvisoliini, luotu polyvinyylialkoholin pohjalta moolilla. paino 10 000, sillä on selkeä anti-shokki- ja vieroitusvaikutus.
Polyoksidiini, luotu polyeteeniglykolin pohjalta mol. paino 20 000, käytetään sokin hoitoon. Tällä lääkkeellä on selvä reologinen ja vieroitusvaikutus.
Reogluman - 10% dekstraaniliuos mol. paino 40 000 0,9% natriumkloridiliuoksessa ja 5% mannitoliliuoksessa. Sillä on selvä reologinen (verisuonten sisäisen aggregaation vähentyminen, parantunut mikrosirkulaatio) ja vieroitusvaikutus. Sitä käytetään vakavissa vammoissa, palovammoissa, verisuonikirurgiassa, leikkauksen jälkeisen ajanjaksona.
Annostellaan laskimonsisäisesti nopeudella 40–60 tippaa / min biologisen testin pakollisen suorittamisen yhteydessä. Ensimmäisten 10–15 minuutin aikana infuusionopeuden ei tulisi ylittää 5–10 kappaletta / minuutti, on suositeltavaa pitää taukoja mahdollisen reaktion määrittämiseksi lääkkeelle. Aikuisten päivittäinen annos on jopa 400–800 ml.
Methusol on suolaliuosinfuusioneste, jossa on antihypoxantti - natriumfumaraatti. Fumaraatti metaboloituu kehossa tuottamalla ATP: tä, mikä on erityisen tärkeää hoidettaessa vakavia potilaita, joilla on anaerobinen glykolyysi. Kliiniset tutkimukset ovat osoittaneet, että methusoli on tehokas antihypoksinen lääke ja eräänlainen kudoksen aineenvaihdunnan säätelijä. Samalla tällä lääkkeellä on myös anti-shokkivaikutus.
VERIVAIHTEET, JOILLA ON KAASUNKULJETUS
Tähän ryhmään kuuluvat lääkkeet, jotka voivat suorittaa hapen ja hiilidioksidin kuljetustoiminnan ilman hemoglobiinin ja punasolujen osallistumista.
Akuutti massiivinen verenhukka johtaa väistämättä muutoksiin veren hapenkuljetusjärjestelmässä ja kudosten hypoksiaan. Jos akuutin hypovolemian ja siihen liittyvän verenkiertohäiriön hoitamiseen liittyvä ongelma ratkaistaan \u200b\u200btällä hetkellä melko onnistuneesti luomalla merkittävä hemodynaamisten ja anti-shokki-infuusioväliaineiden arsenaali, verenkierrossa olevien punasolujen tilavuuden alijäämän riittävän korvaamisen ongelma on vielä kaukana lopullisesta ratkaisusta. Sen ratkaisu riippuu uusien lääkkeiden - verikaasujen kantajien - luomisesta ilman verisolujen osallistumista, ts. tosi veren korvikkeet.
Monissa maissa: Japanissa, Yhdysvalloissa, Ranskassa, Englannissa ja Venäjällä etsitään ja valmistellaan täysin fluorattujen hiilivetyyhdisteiden - perfluorihiilivetyjen - pohjalta. Nämä ovat kemiallisesti inaktiivisia aineita, joiden kaikkien vetyatomit on korvattu fluoriatomeilla. Mahdollisuutta käyttää perfluorihiilivetyjä on tutkittu vuodesta 1966. Kokeessa todettiin, että hiiri, täysin upotettuna perfluorihiilivetyemulsioon, asui siinä useita tunteja. Verien korvaaminen hiirillä perfluorihiilivetyemulsioilla osoitti myös sen positiivisia ominaisuuksia. Vuonna 1979 perfluorihiilivetyjä käytettiin ensimmäisen kerran infuusiona ihmisissä.
Vuonna 1973 Japani loi Fluosol-DA-20 -valmisteen, joka on täysin fluorattujen yhdisteiden emulsio, mukaan lukien perfluoridekaliini, perfluorotripropyyliamiini, glyseriini, hydroksietyylitärkkelys, natrium, kalium, magnesiumkloridit ja natriumbikarbonaatti.
Vuonna 1985 maassamme luotiin fluosolille läheisiä perfluoraani- ja perfucol-valmisteita.
Perfluorihiilivedyillä on selvät hapen kuljetusominaisuudet. Ne voivat toimittaa happea alueille, joilla verenkierto on vaikeaa. Perfluorihiilivetyjen korkea läpäisevyys johtuu tosiasiasta, että emulsion hiukkaskoko on pienempi kuin punasolujen koko. Siksi he ovat löytäneet sovelluksen sydäninfarktin ja muiden lisääntyneen tromboosin aiheuttamien tilojen hoidossa.
Kaikilla ensimmäisen sukupolven perfluorihiilivetyjen ryhmään kuuluvilla valmisteilla on yhteisiä haittoja: alhainen happikapasiteetti, heikko stabiilisuus, pitkä pidättäminen kehossa ja lyhyt kiertoaika verisuonikerroksessa. Kliiniset tutkimukset paljastivat reaktogeenisyyden. Parhaillaan tutkitaan pinta-aktiivisten aineiden rei'itettyjen orgaanisten yhdisteiden seuraavan sukupolven kehittämistä. Massakatastrofien uhreja pelastettaessa on vaikea yliarvioida tarvetta luoda todellisia verikorvikkeita, jotka toimittavat happea kuljettavat toiminnot.
Ryhmien tärkeimpien edustajien ominaisuudet infuusioliuokset, niiden annokset, käyttöaiheet ja mahdolliset komplikaatiot on esitetty yhteenvetotaulukossa. 25.2.
UUDET PLASMALAITTEET
Chaes-sterilis (HAES-steri1, "Frezhenius Kabi") on liuos hydroksietyylipolysakkaridista, jonka keskimääräinen mooli on. massa 200 000 ja 50%: n sidosten substituutio molekyylissä; keinotekoinen kolloidokompleksi, joka koostuu haarautuneista amylopektiiniketjuista.
Farmakologiset ominaisuudet: sillä on tilavuutta korvaava vaikutus ja positiivinen vaikutus systeemiseen hemodynamiikkaan, kapillaariveren virtaukseen ja veren reologisiin ominaisuuksiin, lisää plasman osmoottista painetta, auttaa poistamaan aineenvaihduntahäiriöt. Veressä se hajoaa molekyylikokoksi 70 000, stimuloi diureesiä ja erittyy helposti munuaisten kautta.
HAEC-sterilin käyttö on tarkoitettu kaikissa akuutissa verenhukkatapauksissa, joissa on verenvuototapaus, traumaattinen ja palovamma, akuutti hypovolemia ja kirurgiset toimenpiteet veren määrän lisäämiseksi ja ylläpitämiseksi.
6% ja 10% HAEC-steriloituja liuoksia on saatavana 250 ml: n ja 500 ml: n pulloissa.
6-prosenttisella HAEC-steriloidulla liuoksella on keskimääräinen mooli. paino 240 000. Sen keskimääräinen vaikutusaika on 3–4 tuntia 100-prosenttisesti lievällä ylävirtavaikutuksella.
10-prosenttisen HAEC-steriilin liuoksen keskimääräinen mooli on. paino 200 000. Sen vaikutuksen keskimääräinen kesto on yli 3–4 tuntia ja alkuperäinen platovaikutus on 145%.
HAEC-steril -liuokset palauttavat nopeasti vähentyneen BCC: n, normalisoivat kapillaariveren virtausta, antavat riittävän pitkän verisuonensisäisen vaikutuksen, vähentävät hematokriittiä ja veren viskositeettia ja eliminoivat plasman hyperkoagulointiominaisuudet. Allergisten reaktioiden riski on erittäin pieni. Taulukko 25.2.
Infuusioratkaisut
Dennis (1962) muotoili kaikkein täydellisimmät infuusiohoidon periaatteet. Ne sisältävät:
Kehon fysiologisten tarpeiden riittävä tarjonta ioneissa ja vedessä;
Ionien ja veden puutteen korjaus;
Ionien ja veden nykyisten patologisten häviöiden korvaaminen.
Jokainen lääkäri, joka aloittaa potilaan hoidon, jolla on suola-aineenvaihduntaa heikentynyt henkisesti (tai paremmin kirjallisesti), määrittelee algoritmin, joka voidaan esittää seuraavassa järjestyksessä:
1. Määritä vesi- suola- ja happo-emästasapainon rikkomusten määrä, määritä ionien ja veden vajavuus- tai ylijäämäaste, rikkomusten esiintymisnopeus;
2. Veden, suolan ja happo-emäksen tasapainon rikkomusten muodot määritetään anamneesin, alustavien laboratoriotestien ja potilaan tutkimustulosten perusteella.
3. Määritä aika, jonka aikana rikkomusten korjaaminen on suunniteltu. Monimutkaisissa tapauksissa korjaus tehdään yleensä päivän kuluessa, mutta vaikeilla potilailla tämä aika voidaan lyhentää 3-4 tuntiin. Samaan aikaan vastasyntyneillä tämä vaihe voidaan pidentää 3–8 päivään;
4. Laske lääkkeen antamisnopeus seuraamalla tiukasti hemodynaamisuuden tilaa (CVP, syke, verenpaine jne.) Ja munuaisten toimintaa. Aikuisille enimmäisannosnopeus on 500 ml / tunti, shokkiolosuhteissa sitä voidaan kuitenkin lisätä huomattavasti;
5. Vesisuolan ja happo-emäksen aineenvaihdunnan rikkomusten muodosta riippuen on tarpeen määrittää korjaavien liuosten koostumus ja käyttöönoton järjestys;
6. Varmista hoidon tehokkuus kliinisiä ja laboratoriokokeita käyttämällä.
7. Aikaisemmin vahvistetun "kontrolliajan" jälkeen (mitä raskaampi potilas on, sitä sopivampi "kontrolliaika" kestää vähemmän: 3, 6, 12 tuntia), arvioi uudelleen potilaan vakavuus, rikkomusten muodot, korjausmenetelmät, koostumus ja antamisen nopeus. Infuusioväliaine ja rakenna uudelleen potilaan jatkohoito-ohjelma.
Esitetty toimintasarja sallii asteittaisen käytöstä poistamisen ja jatkuvan valvonnan potilaan poistamiseksi vakavasta tilasta.
Samanaikaisesti vaiheittaista vetämistä varten kunkin lääkärin on määritettävä tehtävien joukko, jotka ratkaistaan \u200b\u200binfuusiohoidon avulla. Periaatteessa ne laskeutuvat seuraaviin:
Bcc-puutteen poistaminen, ylläpitämällä riittävä verenkierto, etenkin jatkuvan patologisen veden, punasolujen, ionien menetyksen kanssa;
Korvaukset ns. Nykyisistä patologisista menetyksistä, jotka voivat johtua toistuvasta oksentamisesta, suotautumisesta suolistossa, nesteen menetyksestä kehon pinnalta ja keuhkoista kohotetussa lämpötilassa sekä takypnea (hikoilu);
Tarjoamalla potilaan ruumiille päivän aikana tarvittava vesimäärä ja ionit;
Korjaavien ratkaisujen koostumuksen, nopeuden ja keston määrittäminen;
Yritä tarjota samanaikaisesti useiden päivien pitkän, vesisuolan aineenvaihdunnan ja CBS: n rikkomusten korjaamisella parenteraalinen ravitsemus potilas.
Tehtävät ovat vain potilaan infuusiohoito-ohjelmaa.
Näiden ongelmien ratkaisemiseksi he käyttävät useimmiten nesteiden syöttämistä keskuslaskimoihin, joihin katetri on aiemmin asetettu.
Keskisten (subklaviaalisten, kaula-, reisiluun) suonien katetrointi antaa epäilemättä useita etuja: luotettavuus, kyky vaihdella laajasti antoastetta, injektoida liuoksia komponenteilla, jotka ärsyttävät verisuonen intimaa; mahdollisuus ottaa verinäytteitä analyysejä varten; ylläpitämällä potilaan toimintaa infuusion aikana ja pitkittynyttä pääsyä suoneen. On kuitenkin huomattava, että katetrin pitkä oleskelu verisuonisängyssä asettaa henkilöstölle lisävelvoitteita keskeisten suonien katetrointiin liittyvien märkivien-septisten komplikaatioiden ehkäisemiseksi. Siksi ääreissuonien puhkaisu ei ole menettänyt merkityksensä.
Venezection ei ole menettänyt merkityksensä, jonka tärkein etu on katetrin asettamisen visuaalinen hallinta ja luotettavuus. Näissä tapauksissa suonten intima-alueen tulehdukselliset prosessit kuitenkin kehittyvät nopeasti ja ne voidaan pitää kulkevina korkeintaan 3-4 vuorokautta. Yleensä näihin tarkoituksiin turvaudutaan alkuperäisen osan v. safena magna mediaalisen nilkan alueella.
Laskimoon liittyvät haitat vähenevät merkittävästi ääreissuonien katetroinnin aikana. Nykyään monet länsimaiset yritykset tuottavat neula-, oppaita ja katetereita sarjoiksi ääreislaskimoiden puhkaisemiseksi ja katetroimiseksi. Useimmiten ristisydämen suonet katetroidaan tällä tavalla. Katetri voi toimia asianmukaisella hoidolla 4 - 6 vuorokautta, jonka jälkeen flebiitti ilmenee. Tämän menetelmän toisena etuna on, että katetroitua astiaa ei ole sidottu.
Samalla tavalla verisuonet voidaan katetroida sen jälkeen, kun ne on eristetty kirurgisesti ympäröivistä kudoksista. Tämän menetelmän etuna on, että katetrointi suoritetaan visuaalisessa valvonnassa.
Kuten olemme jo todenneet, 60-luvulta lähtien etusija on kuitenkin Seldingerin mukaan keskuslaskimoiden katetrointi. Käytetään useimmiten tähän: v. subklavia, v. jugularis interna et externa, v. femoralis. On kuitenkin muistettava, että verisuonen lävistystekniikkaan liittyy useita vakavia komplikaatioita: valtimoiden puhkaisu, keuhkovauriot (subklaviaalisen suonen puhkaiseminen), ruokatorvi, henkitorvi ja jopa sydän.
Vakavien komplikaatioiden yhteydessä, jotka ilmenevät sekä laskimonsisäisen hoidon, sen katetroinnin aikana että kun katetri on siinä pitkään, on välttämätöntä noudattaa tiukasti puhkaisutekniikkaa ja katetrin hoitoa koskevia sääntöjä.
Keskusuonien puhkaisun indikaatiot ovat:
1) massiivisen infuusiohoidon (shokki) tarve ja mahdollisuus kirurgiseen interventioon tässä potilaassa;
2) pitkäaikaisen infuusiohoidon ja parenteraalisen ravinnon tarve;
3) tarve usein verinäytteitä jatkuvan hoidon hallitsemiseksi;
4) tarve ottaa käyttöön lääkkeitä, jotka aiheuttavat verisuonten intima-ärsytystä;
5) ääreislaskimoiden puhkaisun mahdottomuus.
Manipulointi tulisi suorittaa leikkaussalissa, puhkaisukohta tulee nukuttaa hyvin, lääkärin kädet ja puhkaisukohta käsitellään leikkauksena.
Epäonnistumisen sattuessa useita ihon lävistyksiä ei pidä tehdä - tämä on lisäinfektio infektioille. Voit muuttaa neulan suunnan yhdestä injektiosta. Jos et ole pystynyt puhkaisemaan laskimoa 10–15 minuutin ajan, älä oleta, että tämä huonontaa sinua lääkärinä. Järkevin asia tässä tilanteessa on rauhoittuminen ja puhkaisun tarjoaminen toiselle lääkärille (jopa aloittelijalle). Älä ota tuskallista epäonnistumista, se tapahtuu jopa kokeneiden lääkäreiden kanssa, on parempi yrittää analysoida se. Tämä rikastuttaa kokemustasi.
On välttämätöntä tuntea käytettyjen välineiden, neulojen, katetrien, johtimien, lineaariset mitat katetrin optimaalisen sijainnin määrittämiseksi laskimossa.
Neulan suuntaa tulisi muuttaa vain, kun ne poistetaan ihon alla, koska "laskimon etsimiseen" voi liittyä sen repeämä.
Älä käytä pienillä halkaisijoilla kierrettyjä johtimia (siimaa), koska se voi johtaa johtimen kyhmyyn ja leikkaukseen.
Suonen katetroinnin jälkeen on tarpeen määrittää katetrin syvyys siinä. Optimaalinen sijainti on katetrin sijainti, kun siinä oleva nesteen määrä potilaan jokaisessa hengityksessä menee ulkopuolelta. Tässä tapauksessa katetrin distaalinen (vaskulaarinen) pää sijaitsee ylemmän vena cava -osan keski- tai alaosassa.
Katetrin kohdalla oleva iho tulee usein hoitaa antiseptisillä aineilla (briljanttivihreä 1-prosenttinen liuos, "Lifusol").
Näiden standardien noudattamisen tulisi olla sääntö lääkintähenkilöstölle, joka suorittaa suonien katetrointia ja huolehtii katetrista.
Pidämme aiheellisena kuvailla subklaviaalisen suonen katetroinnin tekniikkaa.
Subklavialaisella pääsyllä voidaan käyttää useita subklavialaisen alueen pisteitä: Aubaniakin, Wilsonin ja Gilesin pisteitä. Aubaniak-piste sijaitsee 1 cm kaulakorun alapuolella linjaa, joka jakaa kaulaosan sisä- ja keskikolmandon; Wilsonin piste 1 cm ravinteen alapuolella keskisirkkoviivalla; Giles-piste - 1 cm kaularankaan alapuolella ja 2 cm rintalasta ulospäin. Aikuisilla Aubaniak-pistettä käytetään useimmiten puhkaisemiseen. Neula menee rintakehän nivelen yläreunaan siten, että neulan ja ravinteen välinen injektio on 45 ° ja rinnan tasoon - 25 °. Vedä jatkuvasti novokaiinilla tai suolaliuoksella täytetyn ruiskun mäntää ja vedä neulaa hitaasti valittuun suuntaan (muuttamatta sitä!). Veren esiintyminen ruiskussa osoittaa neulan kärjen tunkeutumisen verisuonen onteloon. Jos verta ei ilmesty ruiskuun, mutta neula on päässyt kudokseen riittävän syvälle, on tarpeen aloittaa sen hitaasti poistaminen vastakkaiseen suuntaan (itseään kohti), samalla kun tyhjiötä luodaan ruiskuun. Se tapahtuu, että neula kulkee molempien seinien läpi ja veri tulee neulan onteloon vain, kun se poistetaan vastakkaiseen suuntaan. Tämän jälkeen ruisku irroitetaan ja johdin viedään neulan ontelon läpi. Jos johdin ei kulje, on suositeltavaa kääntää neulaa akselinsa ympäri. Mielestämme V. D. Malyshevin (1985) suosittelemaa suonen neulan sijainnin muutosta ei voida hyväksyä, koska se aiheuttaa suonen repeämisen vaaran. Kapellimestarin pakotettu edistäminen ja sen kääntäminen ei saa olla sallittua. Viimeksi mainittu liittyy vaaraan katkaista johdin ja päästä se astiaan. Kun neula on poistettu johtimen läpi, polyeteenikatetri työnnetään haluttuun syvyyteen siistillä pyörimisliikkeillä. Yhdistämällä ruisku katetriin, ne määrittävät oikean aseman: veren tulee virtata vapaasti ruiskuun. Katetri täytetään hepariiniliuoksella - 1000 yksikköä / 5 ml isotonista NaCl-liuosta. Katetrin kanyyli suljetaan tulpalla, joka on peitetty steriilillä lautasliinalla. Jotkut lääkärit kiinnittävät katetrin ihoon ommella. Lävistyskohta on käsiteltävä briljanvihreällä, ja se on parempi peittää Lifuzol-aerosolilla. Katetri kiinnitetään bakteereja tappavalla kipsillä ihoon.
Supraklavikulaarisella pääsyllä injektiopiste sijaitsee nurkassa, jonka muodostavat sternocleidomastoidlihaksen sivukappale ja rannekko. Neula on suunnattu rintakehän nivelen alareunaan, sen kaltevuus ihon suhteen on 15 °. Muut manipulaatiot suoritetaan samassa järjestyksessä kuin subklavialaisten pääsy.
Sisäinen kaulalaskimo puhkaistaan \u200b\u200bvain oikealla puolella, koska vasemman jugulaarisen suonen puhkaiseminen vaarantaa rintakehän imukanavan. Potilas lasketaan samoin kuin subklaviaalisen laskimon puhkaisemiseksi. Neula injektoidaan sternocleidomastoid lihaksen jalkojen väliin 1-1,5 cm rintakehän nivelen yläpuolella. Neulan tulee tehdä kulma sagitaalitasolla 60 ° ja ihon pinnalla - 30 - 45 °.
Ulkoisen jugulaarisen suonen katetrointi suoritetaan sen kirurgisen eristämisen jälkeen.
Infuusiohoitojen suorittamiseen käytetään kertakäyttöisiä järjestelmiä, joissa suuttimen koko on suunniteltu siten, että tippatilavuus on 0,05 ml. Siksi yksi tippa sisältää 20 tippaa. Liuosten lisäysnopeuden määrittämiseksi korkina / minuutti on tarpeen jakaa suunnitellun infuusion tilavuus aamuaikaan, jonka aikana infuusion on tarkoitus suorittaa: n \u003d V: 3 t.
Missä n on tippojen lukumäärä minuutissa;
V on infuusion tilavuus ml: na;
3t on kolminkertainen aika, jona liuos annetaan.
Jos oletetaan, että infuusio suoritetaan päivän aikana, voit käyttää seuraavaa kaavaa: n \u003d V F,
Missä n on tippojen lukumäärä minuutissa;
V on päivän aikana kaadetun nesteen määrä litroissa;
F on kerroin 14.
Laitoksen työ tulisi asettaa siten, että nesteiden verensiirtojärjestelmä toimi enintään yhden päivän.
Veden ja emäksisten ionien fysiologiset tarpeet.
Terveen tai sairaan kehon veden tarve määräytyy sen erittymisen kokonaisarvosta kehosta virtsaan, ihon läpi, keuhkojen pinnalta ja ulosteeseen. Aikuisille veden tarve on 40 ml / kg päivässä (V. A. Negovsky, A. M. Gurvich, E. S. Zolotokrylina, 1987), päivittäinen natriumin tarve on 1,5 mmol / kg, kalsiumissa - noin 9 mmol (10 ml 10-prosenttista glukonaatti- tai kalsiumkloridiliuosta), ja magnesiumin päivittäinen tarve on 0,33 mmol / kg. 25-prosenttisen magnesiumsulfaatin määrä voidaan määrittää kaavalla:
Päivittäinen kokonaistarve (MgS0) mmol: 2 \u003d ml / päivä.
On suotavaa lisätä kaliumkloridia glukoosiliuokseen insuliinin kanssa, mutta sen konsentraatio ei saisi olla yli 0,75%, ja annosnopeus on 0,5 mmolDkg tunnissa). Kaliumin kokonaiskuormitus ei saisi ylittää 2-3 mmolDkg kg).
Nesteen fysiologinen tarve korvataan suolaliuoksilla ja 5-10% glukoosiliuoksella suhteessa 1: 2 tai 1: 1.
Seuraava vaihe infuusio-ohjelman toteuttamisessa on kompensoida neste- ja ioninvaje ja potilaan kehon nykyiset patologiset menetykset. On huomattava, että tämä ongelma olisi ensin ratkaistava, koska juuri täällä hoidon onnistuminen asetetaan monessa suhteessa.
Erota fysiologiset ja patologiset menetykset. Joten aikuisten mahdollisuus on 0,5 ml / kg tunnissa. Diureesitappiot ovat normaaleja 1 ml / kg tunnissa.
Fysiologisten häviöiden tuntemus on erityisen tärkeää ja välttämätöntä suoritettaessa infuusiohoitoa munuaisten vajaatoimintaa sairastaville potilaille, koska päivittäisen nestentarpeen luvut sisältävät jo fysiologisia menetyksiä. Yhtä tärkeää on ottaa huomioon patologiset menetykset, jotka voivat saavuttaa merkittäviä arvoja. Joten hypertermian (yli 37 °) ja kehon lämpötilan noustessa 1 °: lla veden menetys kasvaa keskimäärin 500 ml päivässä. Hikeellä vapautuva vesi sisältää 20-25 mosmol / l Na ja 15-35 mosmol / l SG. Tappiot voivat lisääntyä kuumetta, tyrotoksisia kriisejä tai joidenkin kanssa hoidettaessa huumeita (pilokarpiini), korkea ympäristön lämpötila.
Veden menetys ulosteen kanssa aikuisella on normaalia noin 200 ml / päivä. Ruoansulatukseen liittyy noin 8-10 litran veden vapautumista siihen liuenneiden ionien kanssa mahalaukun ja suoliston vatsaan. Terveessä suolistossa lähes kaikki tämä tilavuus imeytyy uudelleen.
Patologisissa tiloissa (ripuli, oksentelu, fistulat, suolen tukkeuma) elimistö menettää huomattavan määrän vettä ja ioneja. Jos suolistossa tapahtuvia imeytymisprosesseja rikotaan, muodostuu solunulkoisia altaita, jotka sekvestroivat suuren määrän vettä ja elektrolyyttejä. Likimääräiseksi korjaamiseksi suositellaan, että kun II-asteen suolisto pareesi kehittyy, nesteen määrää lisätään 20 ml / (kg päivässä), III astetta - 40 ml / (kg päivässä). Korjaavien liuosten tulisi sisältää natriumia, kaliumia, klooria jne.
Toistuva oksentelu aiheuttaa keskimäärin 20 mlDkg: n vesipulaa päivässä), ja korjaus tehdään parhaiten klorideja ja kaliumia sisältävillä liuoksilla.
Kohtalaisessa ripulissa suositellaan nesteen korvaamista nopeudella 30–40 ml / (kg päivässä), voimakasta ripulia - 60–70 ml / (kg päivässä) ja runsasta - jopa 120–40 ml / (kg päivässä) liuoksilla, jotka sisältävät ioneja natrium, kalium, kloori, magnesium.
Hyperventilaatiossa on suositeltavaa antaa 15 ml / (kg päivässä) glukoosiliuosta jokaisesta 20 normaalin ylittävää hengitysliikettä. Suoritettaessa mekaanista ilmanvaihtoa ilman riittävää nesteytystä menetetään jopa 50 ml / tunti, toisin sanoen tuuletus RO-6-tyyppisellä laitteella päivän aikana vaatii 1,5 - 2 litran lisäinjektion.
Ihanteellisin ja asiantuntevin tapa korjata patologisia menetyksiä on määrittää kadonneen väliaineen koostumus ja niiden määrä. Tällöin jopa virallisia ratkaisuja käyttämällä on mahdollista korjata olemassa olevat rikkomukset tarkasti.
Taulukko 21.
Käytetään infuusiohoidossa (Yu. N. Shaninin ym., 1976 mukaan).
Eri infuusioväliaineita laskettaessa ja valittaessa on joitain vaikeuksia liuoksen sisältämän aineen määrän kääntämisessä mmol-arvoon ja päinvastoin. Siksi alla esitetään tällaiset suhteet eniten käytetyille aineille.
Joten 1 ml sisältää:
7,4% liuos KG-1 mmol K * ja 1 mmol O "3,7-prosenttista liuosta KC1 - 0,5 mmol K ja 0,5 mmol C1 ~ 5,8% liuosta NaCl-1 mmol Na ja 1 mmol C1 ~ 8, 4% NaHCO-liuos - 1 mmol Na ja 1 mmol HCOf
4,2% NaHCO-liuos - 0,5 mmol Na ja 0,5 mmol HCO ~ \u200b\u200b10% CaCL-liuosta - 0,9 mmol Ca + ja 1,8 mmol C1 ~ 10% NaCl-liuosta - 1,7 mmol Na ja 1,7 mmol Ct 25%: n MgS0-liuos - 2,1 mmol Mg ja 2,1 mmol SO / "1 mol on yhtä suuri kuin:
| Na + | 23 g | NaCl: | 58,5 g |
| C + - | 35,5 g | KS1 | 74,5 g |
| K | 39 g | NaHCC | - 84 g |
| Sa ++++ | 40 g | CaCI | 111 g |
| Mg ++ | 24 g | ||
| HCOf | 61 g |
Kolloidien määrä riippuu ensinnäkin hemodynaamisten häiriöiden vakavuudesta ja volemian tilasta; toiseksi verenkorvikkeiden käyttöönoton tarpeesta terveydellisistä syistä (esimerkiksi verenvuodon yhteydessä - plasman, veren lisääminen).
Niin kutsutun ”lähtöliuoksen” valinta riippuu myös kuivumisasteesta ja sen muodosta. Selitetään tämä idea. Dehydraation kolmas aste tapahtuu voimakkaiden hemodynaamisten häiriöiden takia, ja sitä tulisi pitää hypovoleemisena sokkina. Tältä osin kuivumisen muodosta huolimatta hoidon tulisi alkaa lääkkeillä, jotka luovat volemeettisen vaikutuksen (albumiini, reopoliglyukiini, hemodesis), minkä jälkeen on tarpeen jatkaa nesteiden lisäämistä kuivumisen muodosta riippuen. Joten on suositeltavaa aloittaa solunulkoisen dehydraation (suolavajaan eksikoosin) hoito isotonisen natriumkloridiliuoksen lisäämisellä. 5-prosenttisen glukoosin lisääminen on vasta-aiheista, koska sen nopea siirtyminen solunsisäiseen sektoriin voi aiheuttaa aivoödeeman. Sitä vastoin solujen kuivumisen yhteydessä suositellaan 5-prosenttista glukoosiliuosta lähtöliuokseksi. Saatua aikaan solunulkoisen sektorin jonkin verran hypotonisuutta, se varmistaa solunsisäisen tilan kylläisyyden vedellä. Täydellisen (yleisen) dehydraation oireyhtymän vuoksi suositellaan aloittamaan hoito isotonisella glukoosiliuoksella, mitä seuraa siirtyminen isotonisten suolaliuosliuosten antamiseen.
Kun suoritetaan infuusiohoitoa keisarileikkauksen tai synnytyksen aikana, on muistettava, että glukoosiliuoksen käyttöönotto ennen synnytystä on tarkoitettu vain naisille, joiden sokeripitoisuus on alun perin alhainen. Tämän sanelee se tosiseikka, että glukoosin saanti sikiölle kohdun olosuhteissa tapahtuvan verenkierron kautta aiheuttaa hyperinsulinemiaa, joka sikiön poistamisen ja sokerin lopettamisen jälkeen äidistä voi aiheuttaa hypoglykemiaa ja pahentaa vastasyntyneen tilaa. Lapsen poistamisen jälkeen glukoosia ja suolaliuosta annetaan yleensä suhteessa 1: 1.
Puutteen ja päivittäisen tarpeen korjaamiseksi tarvittava nesteen kokonaismäärä riippuu kuivumisasteesta. Tärkeä kriteeri sen määrittämiselle ovat kliiniset ja laboratoriotiedot.
Seuraava ratkaistava tehtävä on määrittää aika, jonka kuluessa on suunniteltu suorittamaan kuivumisen korjaus. On suositeltavaa noudattaa periaatetta, jonka mukaan injektoidun nesteen (enteraalisen ja laskimonsisäisen) kokonaistilavuuden tulisi olla 5–9% kehon painosta, ja painonnousun ei tulisi ylittää näitä lukuja, koska ne osoittavat sydän- ja verisuoni- ja virtsajärjestelmien kompensointikyvyn rajan. V. M. Sidelnikovin (1983) mukaan veden ja suolojen vaje tulisi korvata 24-36 tunnissa, ja 60% vesivajeesta tulisi tuottaa ensimmäisen 12 tunnin aikana. Potilailla, joilla on sydämen vajaatoiminta, tämä ajanjakso voidaan pidentää 3 - 5 päivään. Finberg (1980) suosittelee, että puolet päivittäisestä tarpeesta otetaan käyttöön 6–8 tunnissa, ja lopun, johon lisätään patologisen menetyksen määrä, tulisi olla päivän loppuun jäljellä olevia tunteja.
Riittävän infuusiohoidon kriteerit ovat:
I. Hemodynaamiset indikaattorit:
Perifeerisen verenvirtauksen (mikrotsirkulaation) tila, saphenousisten suonien täyttö; ortostaattinen testi (kun potilas nousee ylös, pulssin dynamiikka arvioidaan - sen kasvu,% ilmaistuna, vastaa volley-puuteprosenttia) verenpaine, pulssi, CVP.
Erityisesti massiivista infuusiohoitoa suoritettaessa on keskityttävä CVP-indikaattoreihin. On syytä muistaa, että aikuisten normaalimäärä on 50-120 mm vettä. Art.
CVP heijastaa ensinnäkin matalapainejärjestelmän tilavuutta, sydämen oikeiden osien täyttymistä vedellä. CVP kuvaa jonkin verran epäsuorasti BCC: tä, jos potilaalla ei ole sydämen vajaatoimintaa. BCC: n ja CVP: n välistä suoraa yhteyttä ei ole havaittu.
CVP: n nousua voidaan havaita lisäämällä (tai tukkeutumalla) keuhkovaltimopainetta, mekaanista tuuletusta, erityisesti positiivisella paineella uloshengityksen lopussa ja nostamalla alaraajoja. CVP-indeksien lasku voi viitata oikean sydämen veren virtauksen loukkaamiseen, esimerkiksi raskaana olevan kohdun ylistäessä ala-vena cavaa, ala-alaisen vena cavan ylikuormitusta sen jälkeen, kun tyyny on asetettu potilaan selän alapuolelle tai käytettäessä ylimääräistä tai ganglionista lohkoa.
Jos CVP: n lisääntymiselle ei ole näkyviä syitä, todennäköisesti tämä johtuu kahdesta tekijästä: sydämen heikkoudesta tai BCC: n lisääntymisestä. On huomattava, että sydämen vajaatoiminnan yhteydessä hypovolemian taustalla CVP-parametrit voivat olla normaaleja. Laskimoverenpaine ilmoitetaan, kun CVP ylittää 150 mm vettä. Art.
Laskimohypotensio (CVP alle 30 mm vettä. Art. Aikuisilla) liittyy yleensä hypovolemiaan, joka johtuu kuivumisesta, veren tai plasman menetyksestä. Kun selkeä bcc-puute on yhdistetty verisuonikerroksen tilavuuden lisääntymiseen (anafylaktinen sokki, ganglionlohko), voidaan havaita CVP: n jyrkkä lasku miinus 50 mm: iin vettä. Art.
Sydämen vajaatoiminnan kehittyessä CVP-mittaustietojen tulkinta on vaikeaa, mutta kirjallisuudessa on raportteja mahdollisuudesta käyttää tätä indikaattoria jopa differentiaalikokeena.
Sydämen vajaatoiminnan ja BCC: n asteen arvioimiseksi voit käyttää "pikaindeksiä", jotka ovat ehdottaneet G. G. Radzivil ja N. I. Evdokimov (1976). Useita hemodynaamisia parametrejä käyttämällä tekijät tekivät suhteen yleisesti saatavilla olevien kliinisten indikaattorien (CVP, syke, verenpaine) välille, mikä mahdollisti verenkierron veren tilavuuden ja sydämen vajaatoiminnan asteen välisen suhteen määrittämisen. Tämä indeksi määritetään kaavalla:
EI \u003d (HR * CVP) / ADsist,
Missä on syke - syke minuutissa,
CVP - keskuslaskimopaine veden millimetreinä. Art., ADsist. - systolinen verenpaine, mm RT. Art.
Normaalisti terveillä ihmisillä EI on 60 - 75;
Hypovolemian ja sydämen vajaatoiminnan kanssa EI \u003d 90 - 140;
"Eristetyllä" hypovolemialla EI \u003d 20-25;
Sydämen heikkouden ollessa normovolemian keskellä EI vaihtelee välillä 150 - 190;
Sydämen vajaatoiminnassa, yhdessä hypervolemian kanssa, EI saavuttaa arvot 200-300.
Ehdotetun hakemiston avulla lääkäri voi valita infuusiohoidon taktiikan.
On aivan luonnollista, että CVP-indikaattoria tulkitaan muiden laboratorio- ja toiminnallisten indikaattorien, taudin klinikan, kanssa.
V. A. Chibunovsky (1992) suosittelee, että kontrollimittaukset suoritetaan jokaisen 1000 ml: n nesteen annon jälkeen ja infuusiohoito lopetetaan, jos CVP nousee yli 120-150 mm vettä. Art. Kun nestettä lisätään nopeasti, on suositeltavaa säätää CVP: tä 250 - 500 ml: n infuusion jälkeen.
Todellisessa hypovolemiassa Weicker ja Ploez (1986) suosittelevat seuraavien määrien nesteiden antamista:
Jos CVP on vähemmän kuin 30 mm vettä. Art. 1-2 l / h;
30-100 mm vettä. Art. - 1 l / h;
Yli 100 mm vesipylväs - 0,5 l / h.
II. Korostavat merkit: ihon kosteus tai kuivuus, riittävä syljeneritys, keuhkoputkentulehdus ja tietysti diureesi.
Munuaisten toiminta toisaalta on osoitus infuusiohoidon riittävyydestä, ja toisaalta, munuaisten vajaatoiminta on rajoituskohta, joka muuttaa merkittävästi potilaan hoitotaktiikkaa. Useimmiten hoidon riittävyyskriteeri on virtsan normaalin virtaustulon tunnus (1 ml / kg tunnissa).
III. Pitoisuusmerkit: Hb, Ht, kokonaisproteiinin, virtsan ominaispainon indikaattorit.
GU. Interstitiaalisen liikahydraation klinikan puute: painon nousu; näköhermon muutokset, heikentynyt syke (aivoödeeman merkit); keuhkoödeeman oireiden ilmeneminen (hengityksen vinkuminen alaosissa ja Rg-kuva stagnaatiosta keuhkoissa); perifeerinen turvotus.

